Tratto
da:
Newsletter
pediatrica - La sorveglianza della letteratura
per il pediatra
Newsletter Pediatrica 2010; n°28 (Volume 7): pag. 1-13
Criteri
per identificare in Pronto Soccorso i bambini a rischio molto basso
di lesioni cerebrali importanti dopo trauma cranico
Kuppermann
N, Holmes JF, Dayan PS, et al.
Identification of children at very low risk of clinically-important
brain injuries after head trauma: a prospective cohort study. Lancet
2009;374:116070.
Obiettivo
Studio di
coorte prospettico il cui obiettivo era di derivare e validare
criteri clinici per lidentificazione di bambini a rischio
molto basso di lesioni cerebrali importanti dopo trauma cranico (TC)
per i quali la TAC può essere risparmiata.
Metodo

Risultati
principali
Lesioni
cerebrali clinicamente rilevanti si sono verificate nello 0,9% della
popolazione iniziale e lo 0,1% è stato sottoposto a intervento
di neurochirurgia. Il 35,3% è stato sottoposto a TAC. Nella
popolazione di validazione con meno di 2 anni, lassenza
di 6 fattori (alterazione dello stato mentale, ematoma del cuoio
capelluto non-frontale, perdita di coscienza per più di 5
secondi, meccanismo traumatico severo, frattura del cranio palpabile,
comportamento anomalo a detta dei genitori) rispetto alla presenza di
almeno uno di questi aveva un valore predittivo negativo per lesioni
cerebrali clinicamente rilevanti di 100% e a una sensibilità
di 100%. Nella popolazione di validazione tra 2-18 anni, lassenza
di 6 fattori predittivi (alterazione dello stato mentale, qualsiasi
perdita di coscienza, vomito, meccanismo traumatico severo, segni
clinici di frattura della base del cranio, mal di testa severo) aveva
un valore predittivo negativo di 99,95% e a una sensibilità di
96,8%.
Conclusioni
Lassenza
dei criteri descritti consente di identificare i bambini con basso
rischio di lesioni cerebrali clinicamente rilevanti per i quali la
TAC può essere risparmiata.
Altri
studi sullargomento
Una
revisione sistematica della letteratura (aggiornata a giugno 2002) ha
incluso 16 studi di coorte o caso-controllo annidati in coorte
relativi a bambini con trauma cranico, che riportavano informazioni
su radiografia cranica, segni e sintomi clinici, TAC. Alla
metanalisi, realizzata per i singoli segni clinici, è stata
trovata una associazione statisticamente significativa tra emorragia
intracranica e presenza di: frattura del cranio; segni neurologici
focali; perdita di coscienza; Glasgow Coma Scale <15. La presenza
di convulsioni presentava significatività al limite (ma cera
forte eterogeneità tra gli studi primari); mal di testa e
vomito presi come singoli fattori non sono invece risultati
predittivi di emorragia intracranica.
Una
revisione sistematica della letteratura (aggiornata a dicembre 2008)
ha identificato 8 algoritmi clinici predittivi per individuare i
bambini tra 0 e 18 anni con trauma cranico da sottoporre a TAC. Gli
algoritmi identificati variavano considerevolmente per popolazioni su
cui sono stati studiati, esiti considerati, qualità
metodologica e performance diagnostica. Per traumi minori e per i
bambini più piccoli non sono stati identificati algoritmi
diagnostici di qualità e performance accettabili. Due dei
lavori inclusi nella revisione sono stati recensiti nelle newsletter
13 (Oman 2006, vedi abstract) e 17 (Dunning 2006, vedi abstract).
Referenze
Dunning
J, Batchelor J, Stratford-Smith P, et al. A meta-analysis of
variables that predict significant intracranial injury in minor head
trauma. Arch Dis Child 2004;89:653-659.
Maguire
JL, Boutis K, Uleryk EM, et al. Should a head-injured child receive a
head CT scan? A systematic review of clinical prediction
rules. Pediatrics 2009;124:e145-54.
Che
cosa aggiunge questo studio
Deriva e
valida su due diverse popolazioni e con un numero consistente di
soggetti i criteri clinici utili a guidare il processo decisionale
per la realizzazione di TAC nei bambini con trauma cranico,
stratificando i bambini per età (vedi sotto la flow chart). Lo
studio esclude i traumi banali, per cui la TAC sarebbe chiaramente
non necessaria, e i traumi moderati-severi, per cui la TAC sarebbe
chiaramente necessaria; inoltre include tutti i soggetti eleggibili e
non solo quelli sottoposti a TAC, definendo come esito primario il
trauma cranico clinicamente rilevante.
Commento
Validità
interna
Disegno
dello studio: è uno studio di coorte prospettico
condotto su unampia popolazione. I criteri di inclusione ed
esclusione sono ben definiti.
Esiti:
sono ben definiti. Tra i criteri che definiscono le lesioni cerebrali
clinicamente rilevanti, lospedalizzazione per più di 2
notti non può essere ritenuto un fattore, per oggettività,
paragonabile agli altri (neurochirurgia, necessità di
intubazione e morte).
Trasferibilità
Popolazione
studiata: Lo studio è stato realizzato in Pronto
Soccorso del Nord America. Non sembrano esserci particolari ragioni
per ipotizzare che i risultati non siano applicabili alla realtà
italiana.
Tipo
di intervento: lo studio identifica e dimostra
lapplicabilità di criteri per individuare i bambini a
basso rischio di lesioni cerebrali clinicamente rilevanti. Tali
criteri non sembrano troppo diversi da quelli identificati in altri
studi o da quelli adottati nella pratica clinica italiana per
decidere sulla realizzazione o meno della TAC nei bambini con trauma
cranico. Una novità rilevante è la differenziazione dei
criteri in base alletà.
Un
editoriale che accompagna il lavoro sottolinea 2 aspetti importanti:
1) la sensibilità dei criteri identificati è molto alta
(100% per età >2 anni e 97% per età <2 anni) ma
non perfetta, specie se si valuta il limite inferiore dellintervallo
di confidenza (85% e 89% rispettivamente); 2) se rigidamente tradotti
nella pratica clinica, gli algoritmi sviluppati potrebbero portare a
un aumento del numero di TAC. Viene quindi sottolineato come gli
algoritmi diagnostici siano strumenti utili ad aiutare la decisione
clinica e non a sostituirla.
Si
riportano di seguito: 1) lalgoritmo diagnostico per età
proposto dagli autori dello studio di Lancet recensito e 2) i criteri
per una immediata richiesta di TAC in bambini con meno di 16 anni
definiti dalla linea guida del NICE Head injury: triage,
assessment, investigation and early management of head injury in
infants, children and adults, 2007 (vedi testo completo).
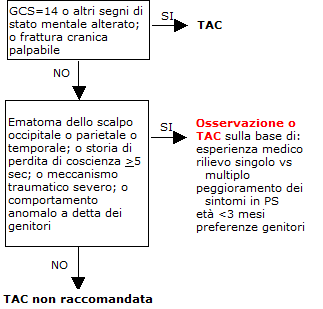
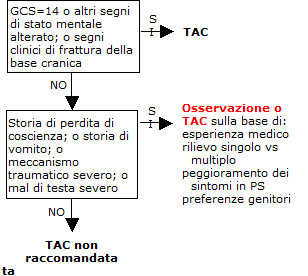
1.
Algoritmo diagnostico studio Lancet |
Età
<2 anni
|
Età
>2 anni
|
2.
Criteri NICE per richiesta immediata di TAC |
Note:
GCS = Glasgow Coma Scale; PS = Pronto Soccorso |
Blair
PS, Sidebotham P, Evason-Coombe C, et al.
Hazardous cosleeping environments and risk factors amenable to
change: case-control study of SIDS in south west England. BMJ
2009;13:339.
Obiettivo
Studio
caso-controllo di popolazione, per indagare i fattori di rischio
associati a SIDS dalla nascita a 2 anni, laderenza alle
raccomandazioni recenti, lemergenza di nuovi fattori di
rischio e le specifiche circostanze in cui la SIDS si è
verificata durante il cosleeping (condivisione dello stesso letto o
divano con un adulto o bambino).
Metodo

Risultati
principali
Letà
media di morte per SIDS è risultata di 66 giorni. Tale media
si è abbassata di oltre 3 settimane rispetto a uno studio
condotto nella stessa regione 10 anni prima. Il 54% dei bambini
deceduti per SIDS era in una situazione di cosleeping rispetto al 20%
di entrambi i gruppi controllo. Gran parte di questa differenza può
essere spiegata dallinterazione significativa tra cosleeping e
recente uso di alcool o droga da parte dei genitori (31% vs 3% nei
controlli random) e dalla maggior percentuale dei bambini con SIDS
che avevano dormito con ladulto su un divano (17% vs 1%). Un
quinto dei bambini morti per SIDS avevano dormito con un cuscino (21%
vs 3%), un quarto era avvolto in fasce (24% vs 6%); le madri dei
bambini con SIDS avevano fumato in gravidanza in misura maggiore
rispetto ai controlli (60% vs 14%); un quarto dei bambini con SIDS
era pretermine (26% vs 5%), o malato prima dellultimo sonno
(28% vs 6%). Tutte queste differenze sono risultate statisticamente
significative allanalisi multivariata indipendentemente da
quale fosse il gruppo di controllo utilizzato per il confronto
(random o ad alto rischio). Limportanza della copertura della
testa, dellesposizione postnatale al fumo, delluso del
ciuccio, e della posizione sul fianco nel sonno risulta ridotta in
questo studio. Una proporzione significativa di bambini con SIDS è
stata ancora trovata in posizione prona (29% vs 10%).
Conclusioni
Molti
bambini deceduti per SIDS avevano condiviso il letto/divano in un
contesto a rischio. I maggiori determinanti del rischio, non
considerando gli indicatori di deprivazione socioeconomica, sono
suscettibili di cambiamento e ne dovrebbero essere fornite specifiche
raccomandazioni, in particolare sulluso di alcool o droghe
prima del cosleeping e sulla pratica del cosleeping su un divano.
Altri
studi sullargomento
Le linee
guida sulla SIDS elaborate dallAAP e pubblicate su Pediatrics
nel novembre 20051 raccomandano di far dormire il bambino
nella stessa stanza dei genitori in una culla vicino al loro letto.
Viene sconsigliato di condividere lo stesso letto perché
questa situazione determinerebbe un maggior rischio di SIDS. A
supporto di questa raccomandazione vengono segnalati alcuni studi
caso-controllo in cui è stata riscontrata una associazione
statisticamente significativa tra SIDS e cosleeping nei bambini con
meno di 8-11 settimane, non solo nelle madri fumatrici ma anche in
quelle che non fumatrici. Questo rischio risulta ulteriormente
aumentato se il cosleeping è preceduto da assunzione di alcool
o avviene in condizioni di particolare stanchezza.
Una
review pubblicata su Arch Ped Adolscent Med del Marzo 20072,
nella quale sono stati selezionati e valutati 11 studi (molti di essi
sono gli stessi segnalati dallAAP), conclude che esistono
evidenze consistenti di associazione tra cosleeping e SIDS in caso di
genitori fumatori mentre le evidenze non sono chiare nei non
fumatori. Viene riscontrata una associazione positiva tra cosleeping
e allattamento materno.
Successivamente
alle linee guida dellAAP sono stati pubblicati sia su
Pediatrics3,4,5 che su Arch Dis Child6 alcuni
commenti critici rispetto al consiglio generalizzato di evitare il
cosleeping, in quanto evidenze convincenti sono riferibili solo a
situazioni particolari, con genitori fumatori, dopo assunzione di
alcool o droghe, in condizioni di eccessiva stanchezza o di
cosleeping sul divano.
Referenze
- American Academy of Pediatrics Task Force on Sudden Infant Death Syndrome. The changing concept of sudden infant death syndrome: diagnostic coding shifts, controversies regarding the sleeping environment, and new variables to consider in reducing risk. Pediatrics 2005;116:1245-55.
- Horsley T, Clifford T, Barrowman N,et al. Benefits and harms associated with the practice of bed sharing. Arch Pediatr Adolesc Med 2007;161:237-45.
- Gessner BD, Porter TJ. Bed sharing with unimpaired parents is not an important risk for sudden infant death syndrome. Pediatrics 2006;117:990-1.
- Pelayo R, Owens J, Mindell J, et al. Bed sharing with unimpaired parents is not an important risk for sudden infant death syndrome: to the editor. Pediatrics 2006;117:993-4.
- Baddock SA, Galland BC, Bolton DP, et al. Differences in infant and parent behaviors during routine bed sharing compared with cot sleeping in the home setting. Pediatrics 2006;117:1599-607.
- Fleming P, Blair P, McKenna J. New knowledge, new insights, and new recommendations. Arch Dis Child 2006;91:799-801.
Che
cosa aggiunge questo studio
Lo studio
evidenzia come molte delle morti avvenute durante il cosleeping
avvengano in ambienti potenzialmente pericolosi (situazione di
cosleeping su divano o con adulti che hanno recentemente consumato
alcol o droghe). Informare i genitori di evitare tali comportamenti
rischiosi potrebbe ulteriormente ridurre la frequenza di SIDS.
Limportanza della copertura della testa, dellesposizione
postnatale al fumo, delluso del ciuccio, e della posizione sul
fianco nel sonno risulta ridotta in questo studio, mentre hanno
assunto un ruolo maggiore lavvolgere il bambino in fasce o
lutilizzo del cuscino.
Commento
Validità
interna
Disegno
dello studio: si tratta di uno studio caso-controllo di
popolazione condotto in 4 anni. Nellarea indagata 90 casi sono
stati identificati come SIDS, il che equivale a un tasso di 0.49 per
mille nati vivi. Sono stati analizzati 80 dei 90 (89%) casi.
Limportante riduzione del tasso di SIDS e il conseguente
piccolo numero dei casi di SIDS studiati limita linterpretazione
della complessa relazione multivariata tra i fattori coinvolti e può
sottostimare il significato di alcuni di essi.
Esiti:
la SIDS è stata adeguatamente definita e indagata (casi di
morte improvvisa che rimanevano non spiegati al termine
dellinvestigazione secondo un protocollo completo standard che
comprendeva anche lautopsia).
Trasferibilità
Popolazione
studiata: Sono stati studiati bambini deceduti per SIDS
sino a 2 anni di età. Lestensione del range di età
oltre il cut-off dei 12 mesi si è basata sul fatto che i rari
casi di morte improvvisa nel secondo anno presentano caratteristiche
simili a quelli che avvengono nel primo.
Tipo
di intervento: in Italia le campagne di prevenzione della
SIDS (ad esempio quella realizzata nellambito del progetto
6+1) prevedevano fino a pochi anni fa la diffusione di 3 messaggi
principali: posizione supina durante il sonno, adeguatezza
dellambiente in cui il bambino dorme
(temperatura, eccesso di vestiti e coperte) e astensione dal fumo di
sigaretta da parte dei genitori. I messaggi sono stati ampliati
successivamente tenendo conto delle recenti evidenze della
letteratura in modo da garantire ladeguata informazione ai
genitori su nuove specifiche situazioni di rischio. Ad esempio, si
riportano di seguito le raccomandazioni formulate nellambito
della campagna Genitori più (vedi il sito web) che includono
sia una raccomandazione sullambiente più sicuro per il
sonno del bambino, sia una sulla condivisione del letto.
 Raccomandazioni
principali
Tutti
i genitori dovrebbero essere informati sul fatto che:
Ulteriori
raccomandazioni
Tratto
da: Genitori più. Materiale informativo per gli operatori
(ediz. 2008).
Cap
4. Posizione nel sonno e riduzione del rischio di morte improvvisa
del lattante (SIDS) (vedi testo completo) |
Collaborano
alla Newsletter un gruppo di pediatri di famiglia, ospedalieri di
primo livello, in formazione e con interesse in sanità
pubblica ed epidemiologia clinica:
Redazione:
T. Burmaz, M. Lorenzon, A. Macaluso, F. Marchetti, M. G. Pizzul,
L. Ronfani, D. Rosenwirth, R. Servello, M. Spaccini.
Milano:
E. Casiraghi, R. Cazzaniga, C. Costato, L. Crespi, G. Del Bono,
M.G. DellOro, C. Fossati, T. Fuga, G. Lietti, G. Meregalli,
M. Migliavacca, A. Pirola, P. Rogari, M. Santamaria, B.
Scicchitano, M. Spinelli, M.T. Tartero, F. Zanetto
Vicenza:
F. Andreotti, E. Benetti, F. Fusco, R. Gallo, V. Murgia, A.
Pasinato, A. Penzo, B. Ruffato, D. Sambugaro, W. Spanevello, G.
Ziglio.
Verona:
M. Agostini, F. Antoniazzi, M. Baldissera, M. Bolognani, P.
Brutti, C. Chiamenti, M. Cipolli, M. Fornaro, M. Gaffuri, M.
Gangemi, M. S. Lonardi, M. Maselli, M. Nardi, M. Previdi, F.
Raimo, P. Santuz, M. Tommasi, F. Valletta, S. Zanini.
Asolo:
L. Alfonsi, B. Bologna, P. Gaiotti, C. Montini, D. Mugno, G.
Toffol, M. Zanellato, M. L. Zoccolo, P. Bonin e L. Todesco (ACP
Jacopo Da Ponte Bassano).
Per
informazioni www.csbonlus.org
(sezione Risorse)
Per
corrispondenza:
Luca
Ronfani, e-mail: ronfani@burlo.trieste.it,
tel. e fax 040 3785401 |
Vai
alleditoriale:
Gangemi
M, Ronfani L, Zanetto F. Il punto sulla Newsletter pediatrica. La
sorveglianza della letteratura per il pediatra. Medico
e Bambino 2010;29:7-9