Meningite
batterica nei bambini
2°
parte
(Sàez-Lorens
X, McCracken GH- Bacterial meningitis in children – Lancet
2004, 361:2139-48).
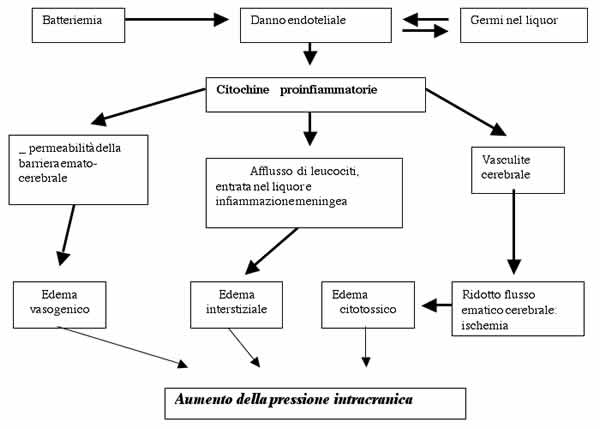
Fisiopatologia
Una volta
che i globuli bianchi sono penetrati nelle giunzioni intercellulari
dell'endotelio capillare, essi liberano enzimi proteolitici e
radicali dell'ossigeno, sostanze sicutamente tossiche. Questi
eventi portano a lesioni dell'endotelio e ad alterazioni della
barriera emato-ceberale. A seconda dell'intensità e della
durata dello stimolo infiammatorio, le alterazioni della permeabilità
delle meningi portano alla penetrazione di proteine sieriche di basso
peso molecolare (albumina) nel liquor cerebro-spinale, e insieme
portano a un edema vasogenico. Inoltre un gran numero di leucociti
entra nello spazio subaracnoideo e libera sostanze tossiche che
aumentano l'edema citotossico.
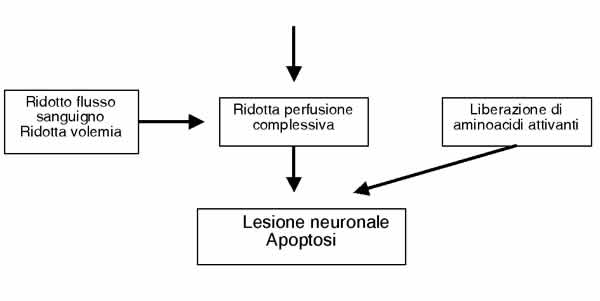
Tutti
questi eventi infiammatori causano alterazioni nella dinamica
liquorale (edema cerebrale, ipertensione intracranica), nel
metabolismo cerebrale e nell'autoregolazione cerebrovascolare
(ridotto flusso ematico cerebrale). Vi sono prove che documentano
l'esistenza di una fitta rete di citochine, chemochine, enzimi
proteolitici e agenti ossidanti, che a cascata intensificano
l'infiammazione e portano nelle meningiti batteriche alla
distruzione di tessuto. La somministrazione di farmaci bloccanti
questa cascata può prevenire il danno cerebrale irreversibile,
focale o diffuso, spesso presente nella malattia.
Manifestazioni
cliniche
Il quadro
clinico della meningite batterica è strettamente legato
all'età del paziente.
Le
manifestazioni del bambino di maggiore età e dell'adulto non
si ritrovano nel lattante. In linea di massima vale questa regola:
più piccolo è il paziente e più lievi e più
atipici sono i sintomi e i segni, che caratterizzano la meningite
purulenta. Nel lattante la febbre e le convulsioni possono essere i
primi segni della meningite.
La
meningite classica del bambino e dell'adulto inizia con febbre,
brividi, vomito, fotofobia e mal di testa intenso. Altre volte il
primo segno della malattia è rappresentato dalle convulsioni,
che si ripresentano più volte durante il decorso della
malattia. A tutto questo si aggiunge l'irritabilità, il
delirio, la sonnolenza, la letargia fino al coma. Insieme
all'intensificarsi delle risposte infiammatorie delle meningi,
iniziano i segni classici della rigidità nucale e i segni di
Brudzinski e di Kernig.
Questi
segni sono comuni a tutti i tipi di meningite. Tuttavia, a seconda
dell'agente eziologico si possono associare altre manifestazioni:
- la presenza di petecchie e di altre manifestazioni emorragiche è indice di meningococcemia, sebbene esse si possano ritrovare anche nella meningite da Haemophilus influenzae tipo b. Esantemi petecchiali sono rari da vedere nelle infezioni invasive pneumococciche;
- il rapido sviluppo di manifestazioni emorragiche multiple in associazione a una stato di shock è patognimonico della meningococcemia (cioè della vecchia sindrome di Waterhouse-Friederichsen):
- la partecipazione delle articolazioni suggerisce le infezioni da meningococco o da Haemophilus influenzae tipo b nella fase tardiva della malattia:
- la presenza di un versamento cronico dall'orecchio o una storia di trauma cranico con o senza frattura è più facile sia associata con una meningite pneumococcica.
Cascata
fisio-patologica nella meningite batterica
Diagnosi
L'esame
principe per la diagnosi clinica ed eziologica di meningite è
rappresentato dal reperto liquorale e dalla coltura. Se si sospetta
una meningite va eseguita la puntura lombare: una diagnosi precoce,
seguita da un'opportuna terapia ha un effetto favorevole sulla
prognosi.
Nei
neonati la puntura lombare va presa in considerazione quando vi sia
il quadro della sepsi, perché la meningite si accompagna alla
sepsi nel 20-25% dei casi.
Tuttavia
quando vi siano dei segni neurologici focali, specialmente i segni
pupillari, o sia presente un'instabilità cardio-.vascolare,
accompagnati da edema della papilla ottica, l'uso di una TC del
cranio o di una RM va considerato, prima di fare la puntura lombare,
per escludere un ascesso cerebrale o un edema generalizzato del
cervello, in modo da evitare i pericoli dell'erniazione.
L'esame
del liquor a occhio nudo mette subito in evidenza la presenza di
torbidità, dovuta alla presenza di leucociti e in particolar
modo di polimorfonucleati; si rileva poi un basso livello di glucosio
(in rapporto ai livello della glicemia, valutata in contemporanea),
aumentata concentrazione di proteine; all'esame del sedimento è
possibile ritrovare l'agente eziologico, per la cui identificazione
sono utili le diverse colorazioni (gram e blu di metilene o Giemsa).
La coltura è d'obbligo. In casi rari il numero delle cellule
può essere normale, nonostante che la coltura risulti
positiva; ma una nuova puntura lombare eseguita dopo qualche ora
dimostra già un aumento dei leucociti. Una concentrazione di
glucosio inferiore a 20 mg/dL si associa a un alto grado di
alterazioni dell'udito.
La
probabilità di ritrovare batteri alla colorazione del liquor
dipende dal numero di microrganismi presenti. Il numero più
bassi di micororganismi è di circa 105/mL nel liquor, cui
corrisponde un reperto positivo all'esame microscopico nel 70-80%
dei casi. La presenza di molti batteri nel liquor, superiori a 107/L
si associa a una cattiva prognosi. La positività del coltura
dal liquor manca nel 50% dei pazienti che sono già stati
trattati con antibiotici (specialmente se l'agente causale è
il meningococco).
La
tecnica diagnostica, mediante l'amplificazione del DNA, presenta
un'alta sensibilità, specificità e valore predittivo
per la diagnosi di meningite batterica. Con questa tecnica è
possibile avere risultati positivi anche quando le classiche colture
siano risultate negative.
Un
precedente trattamento antibiotico modifica anche i risultati
dell'esame liquorale, anche se essi sono ancora indicativi per una
meningite. Bisogna ricordare che al secondo giorno di trattamento, la
conta dei leucociti può dare valori superiori a quelli
riscontrati alla prima lombare, poi la conta si abbassa giorno dopo
giorno, finchè dopo 5 giorni si ritrovano solo pochi
linfociti. La concentrazione di glucosio e di proteine richiede
ancora altri giorni per tornare al normale.
Complicazioni
Le
complicazioni della meningite batterica acuta si sviluppano
precocemente durante i primi giorni di malattia, ma esse possono
anche insorgere prima della diagnosi o dopo molti giorni dall'inizio
del trattamento.
Già
durante il primo giorno di ospedalizzazione possono insorgere
problemi a carico della circolazione generale, caratterizzati da
collasso circolatorio periferico, come si osserva spesso nelle
meningoccemie. Può accadere che per il grado intenso, lo shock
, se non trattato opportunamente, evolva verso una prognosi infausta.
A questo può essere associata una coagulazione intravascolare
disseminata (CID); può insorgere una gangrena della parte
distale delle estremità. Questi quadri possono essere
inizialmente aggravati dal trattamento antibiotico, in conseguenza
della liberazione di endotossine dalla parete cellulare o dalle
membrane dei microrganismi morti.
Infine la
maggior parte dei pazienti con meningite batterica presenta
un'inapproprioarta secrezione di ADH , una situazione che richiede,
come veniva ritenuto inizialmente, una restrizione di liquidi nella
parte iniziale del trattamento della infezione delle meningi. Oggi si
pensa che un'aumentata concentrazione di ormone antidiuretico nel
siero sia invece una risposta appropriata all'ipovolemia, per cui
si ritiene che l'uso libero di liquidi possa essere benefico per
l'ammalato. Questa conoscenza è essenziale perché la
pressione sistemica del sangue deve essere mantenuta a livello
sufficiente per prevenire la compromissione della perfusione
cerebrale.
Quadri
neurologici focali, come emiparesi, tetraparesi, paralisi del
facciale e difetti del campo visivo possono insorgere precocemente o
tardivamente, nel 10-15% dei pazienti con meningite. La presenza dei
segni focali può essere associata a necrosi corticale,
vasculite occlusiva o trombosi delle vene cerebrali. L'estensione
del processo infiammatorio ai nervi cranici (II, III, VI, VII, VIII
paio di nervi cranici) è facilitato dal loro decorso negli
spazi subaracnoidei. L'infiammazione della coclea o del nervo
auditivo può portare a una sordità reversibile o
permanente nel 5-30% dei pazienti. L'idrocefalo sia di tipo
comunicante, che ostruttivo, può ritrovarsi in pazienti nei
quali il trattamento sia stato ritardato o sia stato insufficiente; è
più frequente nei bambini più piccoli. Di rado insorge
un ascesso cerebrale, anch'esso più frequente nei neonati.
Convulsioni
si possono avere durante i primi giorni di malattia o anche prima
dell'ammissione in ospedale: complessivamente esse sono presenti in
circa un terzo degli ammalati. Sebbene si tratti per lo più di
convulsioni generalizzate, esse possono essere anche focali; sono
spesso difficili da controllare. Quelle che insorgono tardivamente è
più facile siano associate a sequele neurologiche.
In un
terzo dei pazienti si verificano versamenti subdurali, che possono
non associarsi o segni o sintomi e si risolvono spontaneamente: sono
più frequenti nei bambini al di sotto dei due anni e si
verificano più spesso dopo meningiti da pneumococco o da
emofilo. Il sospetto di un versamento subdurale sorge quando vi sia
un prolungamento della febbre, irritabilità, rigidità
della nuca e leucocitosi liquorale, ingrandimento della circonferenza
cranica in un bambino senza idrocefalo o quando vi siano reperti
neurologici focali o segni di aumentata pressione intracranica.
Le
articolazioni possono essere colpite precocemente o tardivamente;
quando sono interessate nei primi giorni della malattia si pensa che
l'agente infettivo stesso possa avere colpito l'articolazione
tanto da dare un'artrite purulenta (per lo più si tratta
dell'Haemophilius influenzae), ma quando l'artrite si sviluppa
dopo 4 giorni di trattamento si pensa che essa sia dovuta a
condizioni mediate da immuno-complessi, come accade più spesso
dopo un'infezione meningococcica.
Prognosi
L'evoluzione
della meningite batterica è legata a molti fattori:
- età del paziente;
- periodo di tempo intercorso fra i primi sintomi e l'inizio del trattamento antibiotico;
- tipo di microrganismo;
- numero di microrganismi e quantità di prodotti batterici presenti del liquor al momento dell'inizio del trattamento;
- intensità della risposta infiammatoria del paziente;
- tempo richiesto per la sterilizzazione del liquor .
Come
regola generale i due estremi dell'età della vita (neonato e
vecchio) hanno una prognosi peggiore.
Il numero
dei batteri e la quantità dei loro prodotti si correla con
un'aumentata produzione di mediatori dell'infiammazaione, come il
tumor mecrosis factor, l'interleuchina-1 e le prostaglandine.
Maggiore è la risposta infiammatoria dell'ospite ai
microrganismi e ai loro prodotti nello spazio subaracnoideo e
maggiore è il rischio di avere delle sequele.
Con un
trattamento pronto e adeguato, sia antibiotico che di sostegno, le
probabilità di sopravvivenza oggi sono elevate, specialmente
nei lattanti e nei bambini, per i quali la letalità è
inferiore al 10% e per la meningite meningococcica addirittura al di
sotto del 5%. Tuttavia la percentuale di sequele permanenti non si è
fortemente ridotta nonostante i miglioramenti nel trattamento. La
percentuale di alterazioni neurologiche dopo meningite nei bambini e
negli adulti è di circa il 15% (dal 10 al 30%). I lattanti e i
bambini che sopravvivono alla meningite è più facile
che abbiano convulsioni, deficit auditivi e di apprendimento,
problemi comportamentali e minore intelligenza in confronto a
fratelli sani che non abbiano avuto la meningite. Durante gli ultimi
10 anni, molti studi hanno dimostrato che i residui neurologici e le
difficoltà auditive possono risultare ridotte nei pazienti che
abbiano avuto precocemente un trattamento con desametazone.
Trattamento
antibatterico
La scelta
iniziale, ovviamente empirica, dell'antbiotico viene fatta sulla
selezione delle sostanze che sono efficaci contro i probabili
patogeni e sono capaci di conferire un'adeguata attività
battericida nel liquor (vedi tabella 1).
Tabella
1:Passaggio nel liquor e potere battericida degli antibiotici usati
nel trattamento della meningite batterica.
Antibiotico | Passaggio
nel liquor | Potere
battericida *contro | |
Patogeni
_-lattamici sensibili | Patogeni
_-lattamici resistenti | ||
Penicillina/ampicillina | 5-15
% | 1-10 | <1 |
Cloramfenicolo | >
20 % | >
10 | n/a** |
Cefotaxime/ceftriazone | 5 -
10 % | >
10 | 1 -
10 |
Cefapime/meropenem | 5-15% | >
10 | 1 -
10 |
Vancomicina | <
5 % | 1 -10 | 1 -
10 |
Fluorochinoloni | >
20 % | >
10 | >
10 |
*Concentrazioni
nel liquor oltre la concentrazione minima battericida contro il
patogeno isolato.
**Non
applicabile
Nei
neonati il trattamento empirico iniziale, usato nel passato, si
basava sull'ampicillina e su un aminoglicoside. Per la comparsa di
molti ceppi aminoglicosido-resistenti fra i batteri gram-negativi e
per il possibile effetto sulla capacità auditiva e renale,
nonchè per la bassa attività battericida degli
aminoglicosidi nel liquor, la maggior parte dei centri di patologia
neonatale negli USA e in altri Paesi usano ora ampicillina +
cefotaxime. L'uso del cefotaxime ha molti vantaggi:
- possiede un'alta attività battericida nel liquor contro molti agenti gram negativi;
- a differenza degli aminoglicosidi le concentrazioni nel siero non debbono essere monitorate.
Il
ceftriazone, sebbene equivalente al cefotaxime, non viene
raccomandato nel periodo neonatale per il suo potere di spiazzare la
bilirubina dai siti di combinazione con l'albumina e per il suo
profondo effetto inibitorio sulla crescita batterica a livello
intestinale.
La durata
del trattamento nella meningite neonatale dipende dalla risposta
clinica e dalla durata della positività delle colture dal
liquor dopo che il trattamento sia stato iniziato. Sono necessari dai
10 ai 14 giorni per le meningite del neonato da streptococco gruppo B
e da listeria, mentre per le meningiti da germi gram negativi sono
necessarie 3 settimane.
Nei
lattanti da 1 a 3 mesi, l'ampicillina e il ceftriazone o il
cefotaxime costituiscono un iniziale utile regime. L'aggiunta della
vancomicina alle cefalosporine di 3° generazione è
consigliata quando si sospetti uno Streptococcus pnuemoniae
resistente alla penicillina e alla cefalosporine, sulla base dei dati
epidemiologici nell'area (vedi tabella 2).
Tabella
2: Scelta degli antibiotici per il trattamento iniziale empirico, per
bambini precedentemente sani con sospetta meningite batterica, in
base all'età e alla situazione epidemiologica.
Tipo
di pazienti | Patogeno
probabilmente in causa | Antibiotico |
Neonato
nella prima settimana | S
agalactiae (streptococcus B), E coli, K.
pneumoniae, Lysteria monocytogenes, enterococchi | Ampicillina
+ cefotaxime |
Neonato
2¡-4¡ settimana | Staphylococcus
aureus, P. aeruginosa, bacilli enterici gram negativi | Nafcillina
(flucloxacillina, oxacillina) o Vancomina + ceftazidime* |
1-3
mesi di etˆ | Batteri
presenti nel neonato nella prima settimana + S.
pneumoniae, N. meningitidis, H influenzae tipo
b | Ampicillina
+ cefotaxime o ceftriazone |
3
mesi-5 anni | S.
pneumoniae, N. meningitidis, H influenzae tipo
b | Cefotaxime
o ceftriazone |
Bambini
di oltre 5 anni e adulti, in aree con moderata o elevata
resistenza di pneumococchi. | S.
pneumoniae, N. meningitidis Pneumococchi
multiresistenti | Cefotaxime
o ceftriazone Cefotaxime o ceftriazone + vancomicina ** |
*Con
o senza l'aggiunta di un aminoglicoside
**Nei
soggetti nei quali siano stati isolati pneumococchi
cefalosporino-resistenti prendere i considerazione anche la
rifampicina.
Una delle
ragioni per l'uso delle cefalosporine di terza generazione nel
trattamento della meningite risiede nel fatto che in molti Paesi il
20-45% dei ceppi di pneumococco è resistente alla penicillina
(in Italia intorno al 12%). Un terzo di questi ceppi ha una
resistenza intermedia (0,1-1 _g/mL) mentre il resto è
altamente resistente (> 1 _g/mL). Sebbene la maggior parte delle
infezioni con resistenza intermedia risponda al cefotaxime e al
ceftriazone, viene comunemente raccomandata l'aggiunta di
vancomicina al trattamento empirico iniziale per essere sicuri di
eradicare tutti i ceppi.
Quando il
patogeno in causa sia stato identificato e si conoscano i risultati
delle prove di sensibilità, il trattamento deve essere
modificato, come risulta nella tabella n.3.
Viene
raccomandato di ripetere la puntura lombare dopo 24-48 ore
dall'ammissione, quando venga isolato uno pneumococco resistente
dalla prima coltura dal liquor e se il paziente non ha mostrati
ancora chiari segni di miglioramento.
Al di là
del periodo neonatale è necessario un trattamento:
- 4-7 giorni per una meningite meningococcica non complicata
- 7-10 giorni per una meningite da emofilo
- di 10 giorni o più per una meningite da pneumococco.
Tabella
3: Terapia antibatterica specifica per bambini con meningite
batterica
Batteri | Antibiotico
di scelta | Altri
antibiotici utili |
Neisseria
meningitidis | Neisseria
meningitidis Penicillina G o ampicillina Cefotaxime o ceftriazone | Cefotaxime
o ceftriazone |
H
influenzae tipo b | Cefotaxime
o ceftriazone | Ampicillina,
cloramfenicolo |
Sstreptocccus
pneumoniae | ||
Penicillinosensibile
(MIC <0,1 _g/mL) | Penicillina
G o ampicillina | Cefitazime
o ceftriazone |
Pen.resistenza
intermedia (MIC 0,1-1 _g/mL) | Cefotaxime
o ceftriazone + Vancomicina, quando MIC > 0,5 _g/mL | Cefepime
o meropenem
|
Pen.resistenza
elevata (MIC > 1 _g/mL) | Cefotaxime
o ceftriazone + Vancomicina * | Cefepime
o meropenem + |
Cefalosporino-resistenza
(MIC > 0,5 _g/mL) | Cefotaxime
o ceftriazone + Vancomicina | Vancomicina
Aggiungere rifampicina Nuovi fluorochinoloni ? |
Lysteria
monocytogenes | Ampicillina
+ gentamicina | Trimetoprim-sulfametossazolo |
S
agalactiae (Streptococco B) | Penicillina
G + gentamicina | Ampicillina
+ gentamicina |
Enterococco
specie | Ampicillina
+ aminoglicoside | Vancomicina
+ aminoglicoside |
Enterobacteriaceae | Cefotaxime
o ceftrizone | Cefepime
o meropenem |
Pseudomonas
aeruginosa | Ceftazidime
+ aminoglicoside | Cefepime
o meropenem |
*La
vancomicina viene continuata finchè non si conosce la
sensibilità al cefotaxime.
