Un buco sul naso
Dipartimento di Scienze della Sanità pubblica e Pediatriche, Ospedale Infantile Regina Margherita,
Città della Salute e della Scienza di Torino
Città della Salute e della Scienza di Torino
Indirizzo
per corrispondenza:
chiara.benevenuta@gmail.com
Un bambino di 2 anni e mezzo giunge alla nostra osservazione per una papula eritemato-crostosa sul dorso del naso (Figura 1).
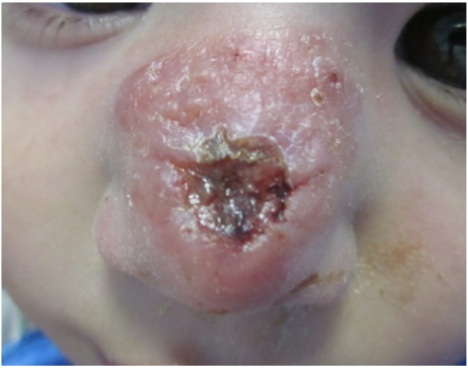
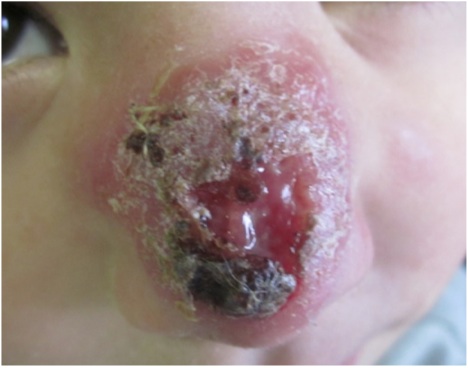
La lesione era comparsa circa due mesi prima e, nel sospetto di impetigine, era stata trattata con gentamicina topica presso un ospedale periferico. Vista limportante evoluzione infiltrativo-crostosa era stato effettuato nuovo tentativo terapeutico con retapamulina unguento 2 volte al giorno per cinque giorni, senza beneficio. In anamnesi si segnala un viaggio in Tunisia alcuni mesi prima e una sorella con una lesione simile sulla parte laterale della coscia, trattata fino a guarigione con rimedio topico. Alla visita il bambino appare in buone condizioni generali, fatta eccezione per limportante placca di circa 2 cm, ulcerata e infiltrata, con bordo eritemato-papuloso sul dorso nasale. Nel sospetto di leishmaniosi cutanea, viene inserito in lista operatoria per una biopsia cutanea; per prevenire sovrainfezioni batteriche della lesione ulcerata si suggerisce di applicare rifamicina topica alternata a clorotetraciclina una volta al giorno. Lesame istologico riscontra infiltrato infiammatorio compatibile con quadro di leishmaniosi pur in assenza di elementi chiaramente riferibili ad amastigoti. La diagnosi di leishmaniosi cutanea è quindi posta sulla base del quadro clinico fortemente suggestivo, della positività della sierologia e del dato istologico compatibile.
In accordo con lo specialista infettivologo si intraprende terapia con fluconazolo per os al dosaggio di 3 ml due volte al giorno con netto e rapido miglioramento clinico, regressione della fase granulomatosa superficiale e discreta persistenza a livello del dorso e dellala nasale destra.
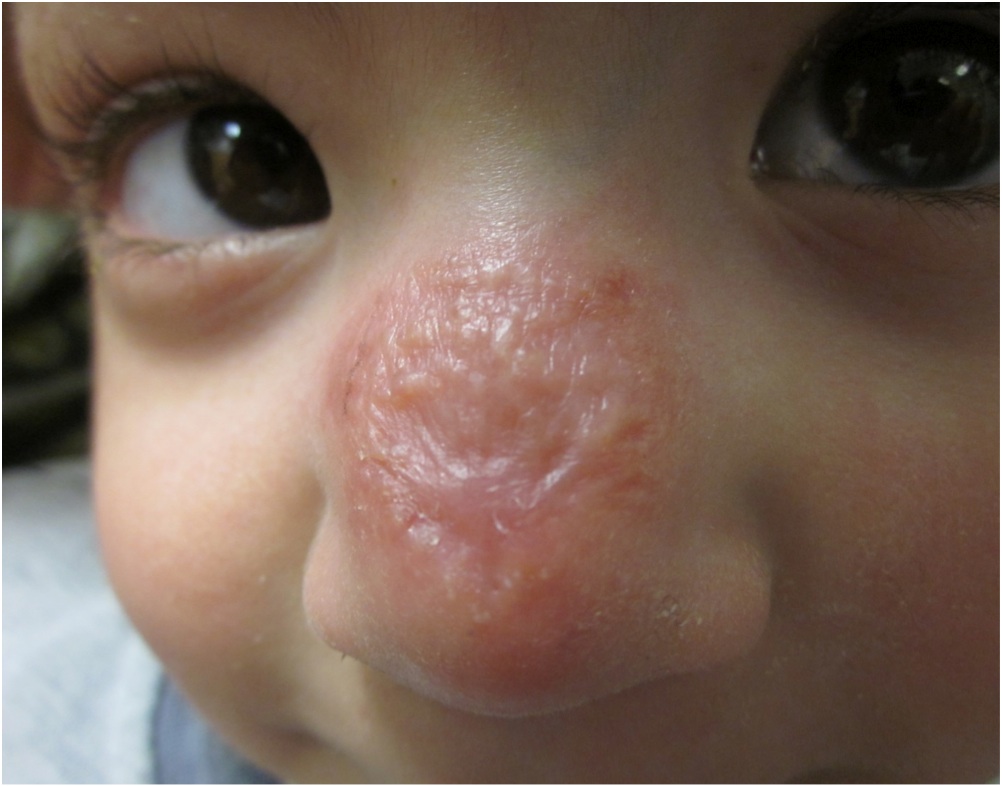
Dopo circa 2 mesi di trattamento, correttamente eseguito e ben tollerato, vengono effettuati esami ematochimici, sostanzialmente nella norma. Clinicamente si assiste a un ulteriore miglioramento del quadro clinico con riduzione progressiva dellinfiltrato eritematoso al naso (Figura 2). La guarigione completa si avrà dopo ulteriori 2 mesi di terapia.
Discussione
La leishmaniosi è una malattia parassitaria largamente diffusa che assume carattere endemico nelle zone tropicali e subtropicali del pianeta. Si stima che ogni anno circa un milione di individui manifesti leishmaniosi cutanea; lincidenza delle forma viscerale si attesta invece attorno ai 300.000 casi/anno.
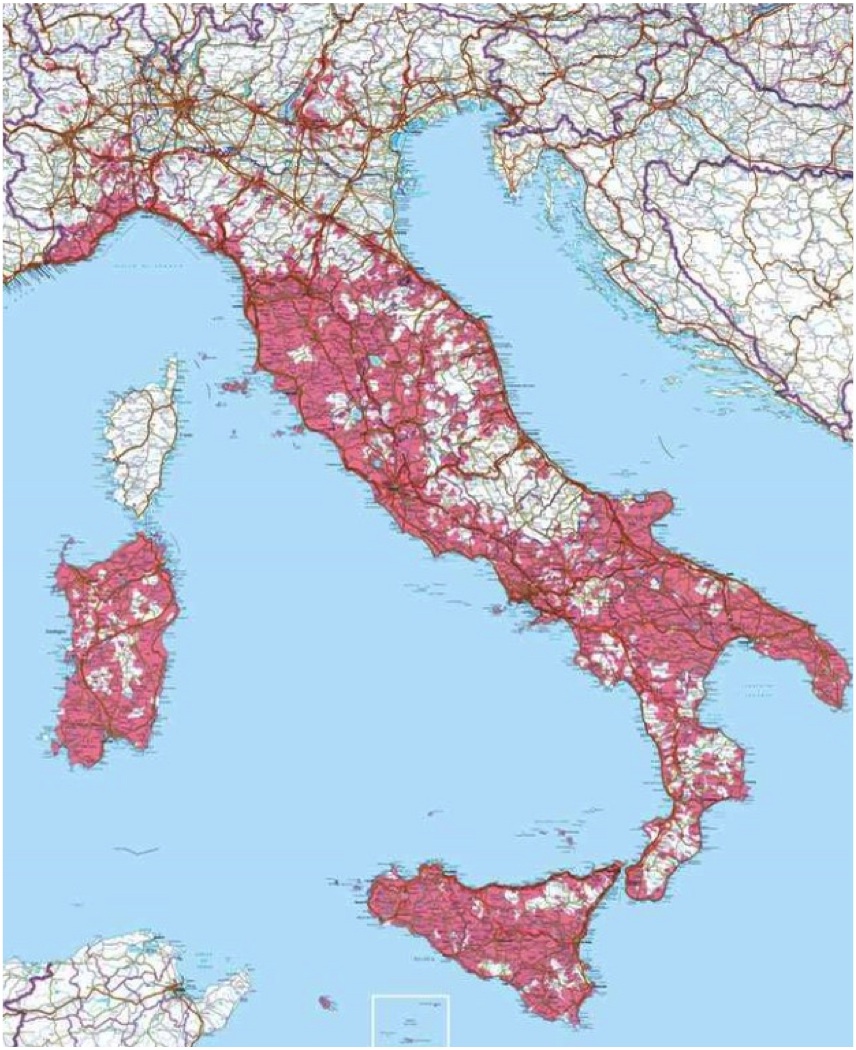
In Italia, dati recenti dellIstituto Superiore di Sanità mostrano un aumento dei casi di leishmaniosi, verosimilmente a seguito dei flussi migratori da aree a elevata endemia: lincidenza annuale a inizio degli anni 2000 si attestava a circa 200 casi, con alta percentuale di sottonotifica in alcune Regioni italiane. La distribuzione geografica di malattia correla direttamente con lareale di diffusione del flebotomo vettore; le aree più colpite sono Sicilia, Sardegna e Campania, ma si registrano notifiche anche in alcune regioni del Nord Italia (Figura 3).
Levoluzione e le manifestazioni cliniche della leishmaniosi variano a seconda della specie protozoaria causa di infestazione e del grado di immunocompetenza dellindividuo affetto. Sono descritte forme oligosintomatiche che decorrono talvolta misconosciute, forme a localizzazione cutanea o mucocutanea e infezioni viscerali multiorgano (milza, fegato, reni, linfonodi, midollo osseo).
La biopsia rappresenta il gold standard diagnostico. Lesame evidenzia spesso infiltrato granulomatoso ricco in monociti/macrofagi tipicamente associato ad amastigoti intracellulari; può però risultare falsamente negativo nel caso in cui il numero dei patogeni non sia elevato. La PCR su reperto istologico e la coltura permettono in un secondo momento di identificare il tipo di Leishmania. La sierologia è sensibile ma poco specifica, scarsamente rilevante ai fini diagnostici nei Paesi endemici; il titolo anticorpale non correla con lattività della malattia.
Il trattamento varia in base al ceppo responsabile, alla presentazione clinica, allestensione e progressione della lesione, alla risposta alla terapia e ai vantaggi/effetti collaterali dei diversi farmaci disponibili. Le principali indicazioni al trattamento sono lesioni ≥4 cm, collocazione in parti corporee potenzialmente sfiguranti, più di 3 lesioni attive, persistenza oltre i 6 mesi, concomitanti patologie, rischio di diffusione locale o infezione disseminata. Molto spesso alla terapia topica si preferisce quella sistemica, per garantire un migliore controllo dellinfestazione e un minor rischio di cicatrici. Tra i farmaci parenterali utilizzati ricordiamo amfotericina B, pentamidina e gli antimoniali pentavalenti (prima scelta per decenni, ora meno utilizzati per la loro tossicità e lo sviluppo di sempre nuove resistenze). Tra i farmaci orali ricordiamo invece miltefosina e gli azoli (fluconazolo, ketoconazolo), antifungini che, bloccando la sintesi di ergosterolo, si sono dimostrati efficaci nel trattamento di leishmaniosi cutanea da Leishmania major.
In conclusione, la leishmaniosi cutanea è una patologia da considerare nella diagnosi differenziale delle lesioni cutanee, specie nei bambini provenienti dalle aree a rischio.


Figura 1. Papula eritemato-crostosa sul dorso del naso.
La lesione era comparsa circa due mesi prima e, nel sospetto di impetigine, era stata trattata con gentamicina topica presso un ospedale periferico. Vista limportante evoluzione infiltrativo-crostosa era stato effettuato nuovo tentativo terapeutico con retapamulina unguento 2 volte al giorno per cinque giorni, senza beneficio. In anamnesi si segnala un viaggio in Tunisia alcuni mesi prima e una sorella con una lesione simile sulla parte laterale della coscia, trattata fino a guarigione con rimedio topico. Alla visita il bambino appare in buone condizioni generali, fatta eccezione per limportante placca di circa 2 cm, ulcerata e infiltrata, con bordo eritemato-papuloso sul dorso nasale. Nel sospetto di leishmaniosi cutanea, viene inserito in lista operatoria per una biopsia cutanea; per prevenire sovrainfezioni batteriche della lesione ulcerata si suggerisce di applicare rifamicina topica alternata a clorotetraciclina una volta al giorno. Lesame istologico riscontra infiltrato infiammatorio compatibile con quadro di leishmaniosi pur in assenza di elementi chiaramente riferibili ad amastigoti. La diagnosi di leishmaniosi cutanea è quindi posta sulla base del quadro clinico fortemente suggestivo, della positività della sierologia e del dato istologico compatibile.
In accordo con lo specialista infettivologo si intraprende terapia con fluconazolo per os al dosaggio di 3 ml due volte al giorno con netto e rapido miglioramento clinico, regressione della fase granulomatosa superficiale e discreta persistenza a livello del dorso e dellala nasale destra.
Dopo circa 2 mesi di trattamento, correttamente eseguito e ben tollerato, vengono effettuati esami ematochimici, sostanzialmente nella norma. Clinicamente si assiste a un ulteriore miglioramento del quadro clinico con riduzione progressiva dellinfiltrato eritematoso al naso (Figura 2). La guarigione completa si avrà dopo ulteriori 2 mesi di terapia.

Figura 2. La papula dopo circa 2 mesi di trattamento con fluconazolo.
Discussione
La leishmaniosi è una malattia parassitaria largamente diffusa che assume carattere endemico nelle zone tropicali e subtropicali del pianeta. Si stima che ogni anno circa un milione di individui manifesti leishmaniosi cutanea; lincidenza delle forma viscerale si attesta invece attorno ai 300.000 casi/anno.
In Italia, dati recenti dellIstituto Superiore di Sanità mostrano un aumento dei casi di leishmaniosi, verosimilmente a seguito dei flussi migratori da aree a elevata endemia: lincidenza annuale a inizio degli anni 2000 si attestava a circa 200 casi, con alta percentuale di sottonotifica in alcune Regioni italiane. La distribuzione geografica di malattia correla direttamente con lareale di diffusione del flebotomo vettore; le aree più colpite sono Sicilia, Sardegna e Campania, ma si registrano notifiche anche in alcune regioni del Nord Italia (Figura 3).

Figura 3. Distribuzione della leishmaniosi in Italia.
Levoluzione e le manifestazioni cliniche della leishmaniosi variano a seconda della specie protozoaria causa di infestazione e del grado di immunocompetenza dellindividuo affetto. Sono descritte forme oligosintomatiche che decorrono talvolta misconosciute, forme a localizzazione cutanea o mucocutanea e infezioni viscerali multiorgano (milza, fegato, reni, linfonodi, midollo osseo).
La biopsia rappresenta il gold standard diagnostico. Lesame evidenzia spesso infiltrato granulomatoso ricco in monociti/macrofagi tipicamente associato ad amastigoti intracellulari; può però risultare falsamente negativo nel caso in cui il numero dei patogeni non sia elevato. La PCR su reperto istologico e la coltura permettono in un secondo momento di identificare il tipo di Leishmania. La sierologia è sensibile ma poco specifica, scarsamente rilevante ai fini diagnostici nei Paesi endemici; il titolo anticorpale non correla con lattività della malattia.
Il trattamento varia in base al ceppo responsabile, alla presentazione clinica, allestensione e progressione della lesione, alla risposta alla terapia e ai vantaggi/effetti collaterali dei diversi farmaci disponibili. Le principali indicazioni al trattamento sono lesioni ≥4 cm, collocazione in parti corporee potenzialmente sfiguranti, più di 3 lesioni attive, persistenza oltre i 6 mesi, concomitanti patologie, rischio di diffusione locale o infezione disseminata. Molto spesso alla terapia topica si preferisce quella sistemica, per garantire un migliore controllo dellinfestazione e un minor rischio di cicatrici. Tra i farmaci parenterali utilizzati ricordiamo amfotericina B, pentamidina e gli antimoniali pentavalenti (prima scelta per decenni, ora meno utilizzati per la loro tossicità e lo sviluppo di sempre nuove resistenze). Tra i farmaci orali ricordiamo invece miltefosina e gli azoli (fluconazolo, ketoconazolo), antifungini che, bloccando la sintesi di ergosterolo, si sono dimostrati efficaci nel trattamento di leishmaniosi cutanea da Leishmania major.
In conclusione, la leishmaniosi cutanea è una patologia da considerare nella diagnosi differenziale delle lesioni cutanee, specie nei bambini provenienti dalle aree a rischio.
