L'Educazione
Terapeutica familiare nel trattamento dell'obesità
1Divisione
di Pediatria e di Adolescentologia, Azienda Universitaria-Ospedaliera
di Ferrara.
2Laboratorio
di Educazione Terapeutica di Padova, Ferrara e Belluno.
3Dipartimento
di Medicina Clinica e Sperimentale, Ospedale Universitario di Padova.
4Dipartimento
di Fisica Sanitaria, Azienda Universitaria-Ospedaliera di Ferrara.
Indirizzo
per corrispondenza: mailto: tanas.rita@tin.it
Family-based Therapeutic Education for obesity Key
words
Paediatric
obesity, family, therapy, Therapeutic Patient Education,
Empowerment
Summary
Background
Nowadays, obesity has reached epidemic proportions, whereas
steadily effective therapies are not available. Behavioural
Therapy, even if recommended, is not always available or easily
accepted by children and/or their families.
Objective
We developed an intensive and sustainable therapeutic patient
education programme.
Design
Retrospective clinical study. It consists of a preliminary
clinical and knowledge assessment session, followed by an
educational session and by a further knowledge assessment
session. Additional clinical sessions are proposed after 4-6
months and then every year.
Participants
The study involved 254 overweight or obese children, without
psychological problems, 127 of them, aged 10,4±3 years,
with a mean percentage overweight (BMI%) of 58,4±18,6%
were treated with Therapeutic education, after a follow-up of one
year or more. Controls included 127 age-matched patients, treated
with traditional dietary approach.
Results
After an average follow-up of 2,8±1,3 years, BMI% of study
group decreased by 10,2±16.6%; with good reduction of
severe obesity (-50%). BMI% and severe obesity remained unchanged
in controls.
Conclusions
The results suggest the efficacy and the sustainability of this
therapeutic education programme that might represent an
alternative to other therapeutic approaches.
Its
key value is sustainability: indeed, it was completely carried
out by a single paediatrician and met with an elevated
participants' acceptance. |
Riassunto
Premessa
Nonostante il grande aumento della prevalenza dell'obesità,
ancora oggi non sappiamo come trattarla. La terapia comportamentale,
solitamente raccomandata, non è sempre disponibile né
accettata dalle famiglie.
Obbiettivo
Il nostro lavoro descrive un approccio di Educazione Terapeutica
sostenibile, costituito da soli 3 momenti: una visita iniziale,
un incontro educativo di gruppo con i genitori ed una rivalutazione,
seguiti da 2 visite nel primo anno e quindi un colloquio annuale.
Materiali
e metodi Il nostro studio clinico controllato riguarda 254
bambini/ragazzi soprappeso e obesi, senza rilevanti problematiche
psicologiche, di cui 127 di età media, 10,4±3 con un
BMI% medio 58,4±18,6, trattatati con un programma di
Educazione Terapeutica e 127 bambini della stessa età con BMI%
medio 47,3±19,5, trattati con dietoterapia, rivalutati dopo
almeno 1 anno.
Risultati
Dopo 2,8±1,3 anni nel gruppo di studio il BMI% si è
ridotto del 10,2±16,6% e gli obesi di grado severo del 50%.
Dopo dietoterapia, invece, il BMI% è rimasto invariato come il
numero delle forme severe.
Conclusioni
I risultati indicano l'efficacia e la sostenibilità di
questo programma, suggerendolo come alternativa a quelli solitamente
consigliati. La sua validità consiste nel essere svolto da un
solo operatore con un ridotto impegno temporale, caratteristiche che
lo rendono ben accetto alle famiglie ed ai bambini.
La
prevalenza dell'obesità in età evolutiva nell'ultimo
trentennio è aumentata notevolmente in tutto il mondo, ma
soprattutto nei paesi industrializzati1-3, con gravi
conseguenze sulla salute pubblica.
Numerosi
lavori sono stati pubblicati su come trattarla in modo adeguato1,4-6,
ma pochi sui risultati a lungo termine. Recenti revisioni della
letteratura7,8 hanno concluso che, attualmente, secondo i
criteri dell'Evidence Based Medicine non ci sono terapie
efficaci. La terapia comportamentale9,10 non ha dimostrato
la sua efficacia, per il limitato numero dei soggetti trattati,
l'elevato drop-out ed il breve follow-up. Inoltre, tale approccio
richiede un notevole impegno di tempo e risorse, per cui è
proponibile solo a famiglie selezionate. Gli studi sull'adulto,
hanno dimostrato una riduzione dei risultati entro 2-3 anni.
Pertanto, oggi alcuni autori sostengono che il trattamento vada
migliorato con l'approccio cognitivo11 continuato a vita12 ed
eventualmente potenziato con farmaci, e che il mantenimento del peso
iniziale debba essere considerato un risultato positivo. In pediatria
la maggior parte degli autori riportano risultati migliori, ma solo
su piccoli gruppi di bambini selezionati13-18.
Nel
tentativo di superare questi problemi abbiamo sviluppato un programma
intensivo di terapia dell'obesità in età
evolutiva con l'educazione terapeutica (ET), che include solo
contenuti essenziali e coinvolge attivamente le famiglie, sfruttando
le competenze e le conoscenze già in loro possesso.
L'educazione
terapeutica è oggi proposta universalmente per la cura delle
patologie croniche, ma sono ancora poche le esperienze pubblicate
nella cura dell'obesità essenziale in età pediatrica.
Qui di seguito riportiamo il nostro programma di ET ed i primi
risultati retrospettivi di uno studio clinico non randomizzato, di
tipo caso-controllo svolto dal mese di marzo 2000 a marzo 2006
condotto su 254 bambini/ragazzi, inviati dal pediatra o dal medico di
famiglia presso l'ambulatorio del Dipartimento di Pediatria e
Adolescentologia di Ferrara.
Il
programma di Educazione Terapeutica
Ispirandoci
alle indicazioni dell'Organizzazione Mondiale della Sanità
(OMS), in materia di educazione terapeutica del paziente19, ai
programmi di terapia comportamentale ed alla nostra esperienza20, nel
2000 abbiamo avviato in ambito ospedaliero un programma di ET rivolto
a bambini/ragazzi in sovrappeso o obesi. Nell'intento di spogliare
i termini obesità e dieta dei significati negativi
a essi comunemente associati21,22, abbiamo chiamato il
progetto La cura dei palloncini23. Scopo principale
del programma è una migliore forma di tutto il gruppo
familiare e riuscire a mantenere il piacere di vivere, crescere,
socializzare, realizzare i propri obiettivi e desideri, evitando che
l'eccesso ponderale aumenti, con i suoi effetti negativi sulla
salute.
Il nostro
intervento, costituito da sole 3 tappe (visita iniziale, incontro di
educazione terapeutica in piccoli gruppi per le famiglie e gli
adolescenti, rivalutazione diagnostico-terapeutica), si propone di
modificare le rappresentazioni mentali, gli atteggiamenti e i
comportamenti delle famiglie e dei bambini/ragazzi in sovrappeso nei
confronti del cibo e dell'attività motoria, realizzando con
loro un processo di empowerment, cioè di crescita
culturale e presa in carico consapevole ed autonoma delle loro scelte
di vita e di salute24. Il programma è gestito da un
solo pediatra endocrinologo, esperto nella cura dell'obesità,
con formazione specifica nella cura dei Disturbi del Comportamento
Alimentare e nell'Educazione Terapeutica del paziente, con la
collaborazione della psicologa e delle dietiste, che ne condividono i
principi.
Prima
tappa. Durante la visita iniziale (durata di circa 1 ora),
il pediatra, raccolta l'anamnesi familiare ed eseguita una visita
specialistica completa di valutazione diagnostica biomedica, indaga
su rappresentazioni, conoscenze, comportamenti alimentari e motori,
bisogni, motivazioni e attese del bambino/ragazzo e della sua
famiglia (diagnosi educativa), riducendo all'essenziale l'anamnesi
alimentare, spesso colpevolizzante per le famiglie e causa di
conflitto.
Egli
cerca di sviluppare un buon rapporto terapeutico con i genitori,
esplorando la loro soggettiva valutazione dell'alimentazione del
figlio, l'eventuale presenza di fame emotiva, l'attività
motoria organizzata e non, e quelle sedentarie svolte
quotidianamente. Egli, inoltre, valuta se la famiglia ha già
effettuato precedenti tentativi di cura, indagandone il metodo, i
risultati soggettivi, e, sottolineando i risultati oggettivi
riportati, spesso sottovalutati anche se positivi, cerca di far
emergere le ragioni dei precedenti fallimenti.
Se la
famiglia ha accettato la diagnosi ed è pronta e disponibile
alla terapia, il pediatra propone un percorso di cura e apprendimento
improntato a piccoli cambiamenti graduali autogestiti del
comportamento alimentare e motorio, associati a sentimenti di
piacere. Il programma è affidato ai genitori e ai
bambini/ragazzi in proporzione al loro grado di autonomia.
Successivamente le famiglie vengono invitate alle due tappe
successive, che completano la cura.
Seconda
tappa. Incontro di educazione terapeutica in piccoli gruppi
per le famiglie e gli adolescenti (durata 2 ore). L'incontro,
al quale sono invitati a partecipare i genitori, i nonni conviventi e
gli adolescenti, ha lo scopo di approfondire le cause dell'obesità,
il ruolo dell'ambiente sociale sulle abitudini alimentari e motorie
e le possibilità di cura dell'eccesso ponderale (Tabella
1 e Tabella
2).
|
|
Attraverso
immagini, esempi concreti, semplici spiegazioni e la discussione
interattiva, il pediatra stimola nei partecipanti la riflessione e la
consapevolezza su eventuali scelte concettuali e comportamentali
inadeguate. Egli incoraggia lo sviluppo di una motivazione personale
verso scelte più sane, ma allo stesso tempo piacevoli e
accettabili. Tali scelte riguardano tutti i momenti della giornata
lavorativa e ludica, nonché la gestione del tempo libero
dell'intera famiglia. In seguito, attraverso esempi pratici e il
riferimento a situazioni concrete, il medico porta l'attenzione dei
partecipanti sull'importanza di esprimere le emozioni, soprattutto
se negative, e sull'ascolto empatico per riconoscere e recepire
correttamente i segnali e le richieste di aiuto implicite ed
esplicite dei figli, i quali spesso utilizzano il cibo come fonte di
consolazione, alternativa alla noia o sostegno psicologico. Agli
adulti viene spiegata l'importanza del loro ruolo di modelli,
fondamentale nel processo di crescita e di cura. I genitori sono
quindi istruiti attraverso esempi concreti a mettere in pratica in
modo piacevole ed equilibrato un'alimentazione e un'attività
motoria più sane, e comunque tali da essere accettate e fatte
proprie dai loro figli. Nella conduzione degli incontri si tengono
presenti le più recenti acquisizioni in tema di comportamento
alimentare e motorio: i modi più efficaci per facilitare i
cambiamenti, l'importanza del piacere nel programma
terapeutico per il suo successo e la capacità dei bambini di
cooperare25-31. Si mostrano alcune immagini per facilitare
la comprensione delle nozioni più importanti.
Inoltre
il pediatra insegna le tecniche di automonitoraggio, di rinforzo
positivo (lodi e premi che non comprendano cibi o denaro) e di
miglioramento dell'ambiente esterno (riduzione dell'offerta di
cibi ricchi di calorie o di grassi, minor acquisto di scorte
alimentari e di cibi già pronti, maggior disponibilità
e accessibilità ad attività motorie piacevoli, minore
opportunità di svolgere attività sedentarie, quali tv e
videogiochi).
Vengono
discussi e negoziati obiettivi di cura ragionevoli, partendo da
quelli solitamente eccessivi di genitori e ragazzi, frequentemente
causa di fallimento del programma32. La famiglia viene
preparata all'idea che anche risultati parziali o lenti possano
divenire validi, se mantenuti per tempi adeguati, e alla variabilità
dei risultati, per un diverso assetto genetico e ambientale
(situazione familiare, lavorativa, ecc.). Ai partecipanti viene
consegnato un breve opuscolo informativo, che riassume i contenuti
trattati nel corso dell'incontro e permette di estendere il
messaggio e ripeterlo nel tempo all'interno della famiglia.
L'opinione dei ragazzi e delle loro famiglie sul programma viene
valutata attraverso un questionario d'opinione, consegnato dopo
l'incontro.
Terza
tappa. Rivalutazione diagnostico-terapeutica (durata di
circa 1 ora). Trascorsi 2 mesi dalla prima visita, il pediatra
incontra ancora il bambino/ragazzo e i suoi familiari per valutare
con loro i primi risultati del percorso terapeutico ed il rischio di
complicanze, in base agli esiti della diagnostica eseguita. Al
bambino/ragazzo viene chiesto di esprimere le difficoltà
incontrate e i successi ottenuti. Anche in questo incontro, il
pediatra pone particolare attenzione nel rinforzare la motivazione,
evidenziando tutti gli aspetti positivi del percorso ed enfatizzando
ogni, anche minimo, miglioramento del BMI e dei comportamenti
alimentari e motori.
Nel primo
anno di follow-up, a tutti i partecipanti vengono proposti
degli incontri di valutazione semestrali (bambini con basso rischio e
con buoni risultati iniziali) o quadrimestrali (adolescenti e bambini
ad alto rischio per storia familiare, gravità, complicanze
cliniche o resistenza iniziale al trattamento).
Dopo il
primo anno, viene proposto un follow-up basato su incontri
annuali. A coloro che non si presentano, viene proposto un colloquio
telefonico, per valutare i risultati del programma attraverso la
registrazione delle misure antropometriche effettuate dal medico di
famiglia e delle modifiche comportamentali. La consulenza telefonica
viene utilizzata come tecnica di riduzione del drop-out, per
mantenere e rinforzare l'adesione al programma.
Durante
il follow-up il pediatra esplora e valuta con un breve
questionario le modifiche dei comportamenti del gruppo familiare e le
barriere incontrate alla loro realizzazione. Il bambino/ragazzo e la
famiglia che partecipano al programma vengono sempre premiati,
a dispetto dell'evidenza del calo ponderale, sottolineando gli
altri aspetti positivi della terapia (riduzione del valgismo, delle
smagliature, dell'acanthosis nigricans, della pressione arteriosa
e/o della circonferenza addominale; aumento della resistenza allo
sforzo, miglioramento degli esami di laboratorio, ecc.).
In casi
selezionati vengono offerti anche un incontro educativo
personalizzato con la dietista, riservato ai soggetti con rischio
elevato di complicanze o a famiglie con difficoltà allo
sviluppo di scelte nutrizionali autonome adeguate, oppure 4-6
incontri bimensili di terapia comportamentale tradizionale per i
ragazzi con problemi di fame emotiva o disturbo
dell'immagine corporea.
La
valutazione dell'intervento educativo-terapeutico comprende una
dimensione bio-clinica, costituita dal dato oggettivo della
variazione ponderale del bambino/ragazzo desunta dalle sue misure
antropometriche e dall'andamento degli esami di laboratorio. A essa
viene associato un breve questionario sullo Stile di Vita (modifiche
delle abitudini alimentari e dell'attività motoria e
sedentaria) e sulla Qualità della Vita (affettività,
socialità e percorso scolastico), proposto al bambino/ragazzo
ed alla sua famiglia. Tale questionario ha soprattutto lo scopo di
rinforzare il processo di apprendimento intrapreso. Se il programma
educativo viene abbandonato (risultati assolutamente negativi sia
relativamente ai parametri antropometrici che allo Stile di Vita) si
riprende il percorso educativo (spirale educativa), cercando di
indurre ancora la motivazione proiettando nel futuro le scelte
attuali del bambino/ragazzo per aiutarlo a prendere coscienza del
problema e trarre conclusioni più adeguate ad un suo progetto
di miglioramento autogestito.
La
popolazione
Il
campione di soggetti del nostro studio è costituito da bambini
e adolescenti di razza bianca di 3-18 anni, seguiti per almeno un
anno dall'inizio del trattamento. Sono stati esclusi i soggetti con
obesità secondaria e problemi psichiatrici significativi.
Prima dell'arruolamento è stato richiesto ed ottenuto il
consenso informato a genitori e adolescenti.
Allo
studio hanno aderito 127 bambini/ragazzi (61 M e 66 F): di 3-18 anni
(età media 10,4 ± 3) trattati con il programma di ET:
15 sovrappeso e 112 obesi, di cui 38 con forma severa con BMI 27,26 ±
4, BMIz-score 2,21 ± 0,6 e BMI% 58,35 ± 18,6%.
Come
controlli sono stati individuati 127 bambini/ragazzi (61M e 66F) di
4-15 anni (età media 10,3 ± 2,8) trattati con il
Tabella
3).
ET
(n= 127) |
DT
(n= 127) | |||||
Totali
n=127 |
Maschi
n=61 |
Femmine
n=66 |
Totali
n=127 |
Maschi
n=61 |
Femmine
n=66 | |
Età
(anni) |
10,4±3 |
10,4±2,8 |
10,4±3,1 |
10,3±2,8 |
10,8±2,6 |
9,9±2,9 |
Follow-up
(anni) |
2,8±1,3 |
2,9±1,3 |
2,7±1,4 |
2,6±1,3 |
2,6±1,3 |
2,6±1,3 |
BMI |
27,3±4 |
27,2±3.4 |
27,3±4,4 |
25,2±4,2 |
25,6±4,1 |
24,9±4,2 |
BMI% |
58,4±18,6 |
58,7±17,7 |
58±19,6 |
47,3±19,5 |
48,3±20,9 |
46,4±18,3 |
BMIz-score |
2,21±0,6 |
2,28±0,7 |
2,13±0,4 |
1,93±0,4 |
1,96±0,5 |
1,91±0,4 |
La
valutazione antropometrica di peso e statura, eseguita mediante
stadiometro di Harpeden e bilancia ha permesso di calcolare il Body
Mass Index (BMI = kg/m2). La diagnosi di sovrappeso e obesità
è stata fatta con il BMI standardizzato per la media (M) e la
deviazione standard (SD) cioè BMIz-score, secondo la formula
BMIz-score = [BMI-M]/SD. Sono stati considerati sovrappeso i bambini
con BMI ≥ 85° percentile e obesi quelli con BMI ≥ 95°
percentile, secondo i cut-off proposti dall'OMS1 e le Tabelle del
CDC33, si è definita obesità severa/grave quella dei
soggetti con BMI ≥ 99° percentile34.
Per
valutare l'andamento dell'eccesso ponderale in soggetti in età
evolutiva, di differente sesso ed età, abbiamo considerato le
variazioni fra inizio del programma e ultima visita di controllo del
BMI, del BMIz-score e del BMI%, cioè l'eccesso di BMI
rispetto ai valori al 50° percentile, calcolato con la formula
[(BMI reale del soggetto - BMI 50° percentile)/BMI 50°
percentile]x10035. Tali metodi ci permettono di confrontare i nostri
risultati con quelli della letteratura, il BMI% inoltre è il
più adeguato per il rinforzo positivo, cioè far sentire
e apprezzare al bambino/ragazzo ed alla sua famiglia i piccoli
risultati del loro lavoro terapeutico e quindi accrescere la
motivazione alla cura e l'autoefficacia.
Analisi
statistica
I dati
sono stati analizzati tramite una procedura di varianza-covarianza
(ANCOVA) così da verificare, tra le altre, soprattutto
l'influenza della covariata valore iniziale di BMI, di BMI %
e di BMIz-score. L'indagine è stata compiuta sia in modalità
a 1 via, nel fattore trattamento, per valutare differenze
significative tra i due metodi di trattamento dell'obesità,
sia a 2 vie introducendo anche il fattore sesso. In tutti i casi si è
assunto il 5% come soglia massima di errore (errore di I tipo,
alfa') per dichiarare significativo un risultato. Per l'esame
di frequenze su tavole di contingenza si è applicato il test
Ï2 o, per tavole 2 x 2, il test esatto di Fisher.
Le
analisi sono state condotte utilizzando i pacchetti statistici SPSS
v.8 (SPSS, Inc. Chicago, IL. USA) e STATGRAPHICS v.4 (STSC, Inc.
Rockville, MD USA).
RISULTATI
Dopo un
periodo di 1-6 anni (2,8 ± 1,3) dall'inizio del programma,
il BMI del gruppo trattato con ET era aumentato appena di 0,37 ±
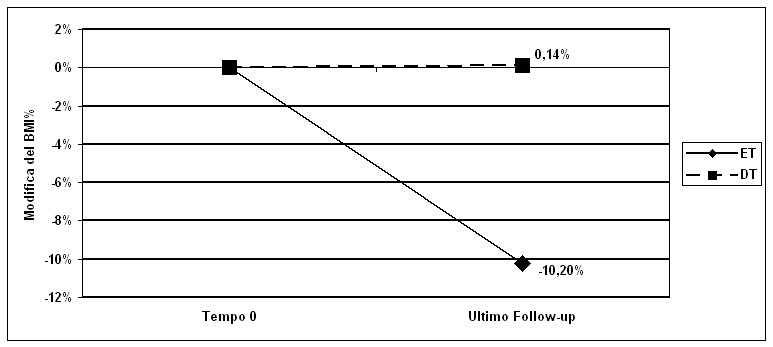
3,1 il BMI% era diminuito del 10,2 ± 16,6% ed il BMIz-score si
era ridotto di 0,43 ± 0,5; con 19 obesi gravi (- 50%) e 15
bambini (12%) diventati normopeso. Tra i controlli, dopo 2,6 ±
1,3 anni, il BMI era aumentato di 2 ± 2,8, il BMI% di 0,14 ±
14,6 ed il BMIz-score era diminuito di 0,13 ± 0,4; con 24
obesi gravi (- 1%) (Tabella 4, Figura
1 e Figura 2).
T
|
DT
| |||||
BMI |
BMI% |
BMIz-score |
BMI |
BMI% |
BMIzscore | |
Totale |
0,37±
3,1* |
-10,2±16,6* |
-0,43±0,5* |
2,01±2,8* |
0,14±14,6* |
-0,13±0,4* |
Maschi
|
1,03±3,1** |
-7,3±16,5 |
-0,39±0,6 |
1,77±
2,7 |
-0,97±15,6 |
-0,16±0,4 |
Femmine
|
-0,24±2,9** |
-12,6±16,4 |
-0,46±0,4 |
2,23±2,9 |
1,17±13,6 |
-0,1±0,4 |
Sovrappeso |
1,26±2,5 |
-5,43±11,2 |
-0,23±0,4 |
1,99±2,1 |
1,9±13,1 |
-0.01
0,5 |
Obesità |
0,25±3,1 |
-10,64±17,2 |
-0,45±0,5 |
2,01±
3 |
-0,40±15 |
-0,15±0,3 |
Obesità
grave |
0,56±2,9 |
-8,78±17,8 |
-0,51±0,6 |
3,45±3,7 |
8±17,6 |
-0,14±0,3 |
Le
modifiche dei 3 parametri considerati BMI, BMI% e BMIz-score, dopo i
due trattamenti, sono risultate statisticamente significative
(p<0,01). Dividendo i bambini in prepuberi e puberi i risultati
erano migliori nei puberi per i tre parametri considerati, ma la
differenza non era statisticamente significativa.
La
riduzione del numero di soggetti con obesità grave, invece,
nei due gruppi, prima e dopo terapia, analizzato con una tavola di
contingenza 2 x 2 , mostra una differenza altamente significativa
(p<0,001). Dividendo i bambini in prepuberi e puberi tale
differenza è statisticamente significativa solo nel gruppo dei
prepuberi.
Il nostro
studio, inoltre, suggerisce che i risultati dopo ET, per tutti i tre
parametri considerati, sono migliori nei bambini di età ed
eccesso ponderale iniziali minori, tale differenze però non
raggiungono la soglia della significatività. L'efficacia del
ET, rispetto al DT, nel ridurre l'eccesso ponderale appare più
evidente nelle femmine, anche qui, però, senza arrivare alla
soglia della significatività.
Sono
stati valutati i questionari di gradimento compilati dai familiari e
dagli adolescenti partecipanti all'incontro educativo, essi
dimostrano un buon grado di accettazione e gradimento del programma
(Tabella 5).
Sono
stati inoltre valutati i questionari di Stile e di Qualità
della Vita, proposti a 67 famiglie durante le visite di follow-up,
dopo almeno 1 anno dall'avvio della terapia (media 3,02 ±1,5
anni). Dalla loro lettura risulta che l'87% dei bambini/ragazzi ha
migliorato il suo stile alimentare e il 72% quello motorio. Inoltre
la valutazione della Qualità della Vita risulta buona per
umore, rendimento scolastico e socializzazione, rispettivamente nel
91, 94 e 94% dei casi e l'86% dichiara di non avere desiderato
abbandonare il programma.
Numero |
Età |
Appropriatezza |
Completezza |
Utilità |
Gradimento |
Utilità
per i ragazzi |
218
parenti |
41,64±7,2 |
98% |
98% |
98% |
93% |
93% |
27
adolescenti |
14±2,2 |
85% |
100% |
96% |
66% |
89% |
Figura
1. Modifica del BMI% dal tempo 0 all'ultimo follow-up nei 2
gruppi sottoposti a Educazione Terapeutica (ET) e Dietoterapia (DT).
(p<0,01)
DISCUSSIONE
risultati
del nostro programma terapeutico educativo, dopo un follow-up medio
di 3 anni, sembrano confermarne l'efficacia.
Il
programma è stato scelto perché risponde a tre problemi
fondamentali relativi alla cura dell'obesità:
- il grande numero di soggetti, che la richiedono,
- la ridotta disponibilità di tempo e risorse delle famiglie,
- la mancanza di risorse e la necessità di contenere i costi a livelli sostenibili per i Sistemi Sanitari Pubblici.
Il calo
ponderale osservato sembra simile a quello ottenuto con programmi
comportamentali più impegnativi e quindi più
difficilmente realizzabili, che, inoltre, causano inevitabilmente
un'ulteriore selezione dei soggetti che vi aderiscono. Nel nostro,
come già in altri studi, sono stati utilizzati anche i dati
riferiti telefonicamente dai genitori (22% del totale), valutati come
attendibili dalla letteratura36. Il numero degli obesi di
grado severo (Figura 2) si è ridotto
con verosimile diminuzione dell'evoluzione verso la sindrome
metabolica e le complicanze cardio-vascolari delle età
successive37. Inoltre La Cura dei Palloncini non
sembra causare alcun effetto negativo38.
Figura
2. Cambiamento percentuale dei soggetti con obesità grave
prima e dopo trattamento nei due gruppi, dopo Educazione Terapeutica
(TE) e Dieto-terapia (DT).
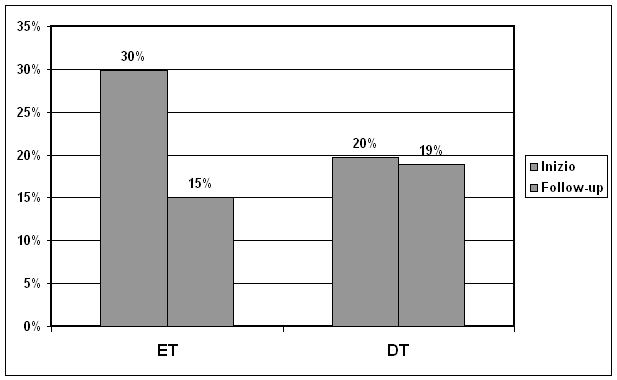
Test
esatto di Fisher p<0,001
Tutte le
visite e gli incontri sono stati condotti dallo stesso pediatra, che
ha adattato i propri interventi ai bisogni della famiglia e del
bambino/ragazzo, lasciando loro le decisioni operative finali. Egli
ha condiviso con loro la responsabilità degli obiettivi,
cercando di far crescere l'autonomia nei confronti della terapia,
della valutazione dei risultati e delle ricadute e nella scelta di
riprendere il programma, quando necessario.
Rispetto
ad un corso magistrale, l'esposizione interattiva, gli esercizi e
gli esempi pratici hanno favorito la relazione e l'apprendimento,
costringendo l'educatore ad adattarsi alle conoscenze ed ai bisogni
dei ragazzi e delle famiglie (diagnosi educativa) e a trasferire loro
delle vere e proprie competenze nella gestione del bilancio calorico
quotidiano (educazione terapeutica).
I
particolari delle modifiche alimentari e dell'attività
motoria sono stati deliberatamente lasciati alla discrezione dei
ragazzi e delle loro famiglie in modo che, dal momento che il piacere
è soggettivo, essi potessero costruirsi un proprio
programma personalizzato di cura.
L'approccio
interdisciplinare, che attualmente si considera il più
adeguato per la cura dell'obesità, è stato riservato
solo alle famiglie che ne hanno effettiva necessità. È
noto, infatti, che l'obesità, soprattutto se ad esordio
precoce, si accompagna spesso a problemi psicologici39-42
e non è ancora chiaro se questi siano causa o conseguenza
dell'eccesso di peso. Il loro miglioramento dopo calo ponderale,
incoraggia gli operatori al trattamento43.
Gli obesi
con problemi psicologici e/o con comportamenti bulimici (circa il
10%) sono stati esclusi ed avviati verso terapie più adeguate;
invece, i ragazzi con problemi di fame emotiva e/o disturbi
dell'immagine corporea (il 5,6%) hanno seguito anche un programma
di terapia cognitivo-comportamentale.
Il
colloquio telefonico con le famiglie ha permesso di scoprire che,
anche vari anni dopo l'incontro educativo, esse mantenevano il
messaggio, continuavano il loro percorso o pensavano di riprenderlo.
La
sensibilità al problema dell'eccesso ponderale è
forte nelle famiglie, ma per la sfiducia nel risultato, la
motivazione alla cura dei genitori e dei pediatri è ancora
molto scarsa; pertanto, il lavoro sulla motivazione tanto delle
famiglie che degli operatori sanitari è uno dei capisaldi
strategici di questa terapia. L'adesione al programma è
infatti fortemente influenzata anche dalla fiducia degli specialisti
nei risultati positivi del trattamento. Inoltre, le famiglie spesso
non si rendono conto del problema soprattutto in età
prescolare o nelle fasi iniziali44-46, quando la
sensibilità alle cure è maggiore; quando, invece, se ne
rendono conto, non trovano operatori competenti47-49 o
abbandonano troppo in fretta le cure50, ricorrendo
tardivamente ad approcci autogestiti e pericolosi 51.
Forse per tale motivo l'età media dei nostri bambini alla
prima visita era molto più bassa nelle forme gravi di obesità
(9 anni), rispetto a quella dei soggetti in soprappeso (12 anni). La
differenza di efficacia fra i due approcci terapeutici osservata nel
nostro studio è maggiore nelle forme severe: praticamente
insensibili alle restrizioni dietetiche, esse rispondono al programma
educativo (Tabella
4).
CONCLUSIONI
A 6 anni
dal suo avvio il nostro programma educativo sembra dare risultati
migliori rispetto al tradizionale approccio dieto-terapeutico,
nonostante il suo impegno limitato.
L'aumento
delle richieste di trattamento da parte delle famiglie, la riduzione
del drop-out dopo la prima visita e la riduzione del 50% del numero
di obesità severe, sono dati incoraggianti.
Vorremmo
sottolineare i suoi punti di forza essenziali:
- l'importanza che il bambino/ragazzo e la sua famiglia acquisiscano le competenze per gestire in modo consapevole, autonomo ed efficace le loro scelte di vita per quanto riguarda l'alimentazione e l'attività fisica,
- l'importanza di investire il massimo sforzo terapeutico al momento del primo incontro, quando il ragazzo e la sua famiglia, per motivi personali, sono più motivati e disponibili a mettersi in gioco. Un messaggio iniziale forte ed empatico rende meno probabile che la loro disponibilità e motivazione si logorino rapidamente.
Anche se
molto impegnativo per gli operatori, tale lavoro ci sembra
indispensabile per ottenere dei risultati significativi e durevoli:
infatti, prolungando ed appesantendo il percorso terapeutico, siamo
convinti che la maggior parte delle nostre famiglie rinuncerebbe.
Anche il limitato impegno temporale richiesto agli operatori, risulta
importante in una Sanità a risorse sempre più limitate.
Nonostante
che oggi tutte le persone siano molto motivate al calo ponderale,
giudicato come foriero di enormi vantaggi in tutti i campi, esse
mancano di strumenti adeguati a tale scopo e, quindi, i loro primi
tentativi terapeutici, ritenuti fallimentari, riducono l'autostima
e l'autoefficacia con cui affronteranno ulteriori tentativi. A ciò
si aggiunge la scarsa disponibilità a seguire programmi troppo
impegnativi per patologie, che in età pediatrica raramente
danno complicanze gravi.
Auspichiamo
che il nostro programma riceva ulteriori conferme da una
sperimentazione più ampia e randomizzata in modo da essere
opportunamente validato e implementato nella pediatria specialistica.
Attualmente esso suscita ancora perplessità e diffidenza nelle
famiglie rispetto all'approccio tradizionale: la terapia di gruppo
basata sull'educazione e la partecipazione attiva del
bambino/ragazzo e della sua famiglia ad un programma di cure
personalizzato ed autogestito fa fatica a trovare spazio nella nostra
realtà assistenziale. L'adesione delle famiglie potrebbe
essere aumentata coinvolgendo attivamente i pediatri sia nella
sensibilizzazione precoce delle famiglie, sia nell'implementazione
del percorso educativo, offrendo, così, ad un maggior numero
di bambini/ragazzi sovrappeso la possibilità di fare un
cammino di cambiamento. Questi bambini saranno per l'80% i genitori
obesi di domani e, pertanto, considerato il ruolo della familiarità
nell'eziologia di questa patologia, lavorare alla loro cura
significa ridurre il problema peso nelle generazioni future.
Attualmente i Sistemi Sanitari Nazionali di molti paesi compreso il
nostro stanno cercando di affidare la terapia dell'obesità
alla pediatria e medicina territoriale, dato il numero enorme delle
persone cui essa dovrebbe essere offerta. Questo passaggio ha dato
risultati deludenti in tutto il mondo53 ed è
attualmente non proponibile, ma questo metodo breve ed intensivo
potrebbe, dopo ulteriori sperimentazioni, e previa adeguata
formazione specifica degli operatori in obesità ed educazione
terapeutica riuscire in questo intento.
Bibliografia
- Lobstein T, Baur L, Uauy R for the IASO. Obesity in children and young people: a crisis in public health. Obes Rev 2004;(5)1:4-104.
- Tanas R, Stancari P, Turchi S, Frejaville E, Radetti G, Cacciari E. L'obesità infantile nelle scuole bolognesi: fattori genetici e ambientali. La Clinica Pediatrica 1977;59:301-10.
- Balsamo A, Gennari M, Cassio A, et al. Evoluzione di soprappeso e obesità in età pediatrica in Bologna e provincia. Giornale Italiano di Nutrizione Clinica e Metabolismo. 2001;10:31-138.
- Edmundus L, Waters E, Elliott EJ. Evidence based paediatrics. Evidence based management of childhood obesity. BMJ 2001 Oct 20;323(7318):916-9.
- Dietz WH, Robinson TN. Overweight Children and Adolescents. N Engl J Med 2005;352:2100-9.
- Trifirò G, Salvatoni A, Tanas R, Brambilla P, Maffeis C; Gruppo di Studio sull'Obesita della SIEDP. Obesità in età pediatrica: trattamento. Minerva Pediatr 2003;55:471-82.
- Pinelli L, Elerdini N, Faith MS, et al. Childhood obesity: result of a multicenter study of obesity treatment in Italy. J Pediatr End Met 1999; 12:795-9.
- Summerbell CD, Ashton V, Campbell KJ, Edmunds L, Kelly S, Waters E. Interventions for treating obesity in children (Cochrane review). In: The Cochrane Library, Issue 3, 2003. Oxford: Update Software.
- Berry D, Sheehan R, Heschel R, Knalf K, Melkus G, Grey M. Family-based interventions for childhood obesity: a review. J Fam Nurs. 2004;10(4):429-49.
- Brownell KD, Stunkard AJ. Behavioural treatment of obesity in children. Am J Dis Child 1978;132: 403-412.
- Cooper Z, Fairburn CG. A new cognitive behavioural approach to the treatment of obesity. Behav Res Ther. 2001 May;39(5):499-511.
- Dalle Grave R, Melchionda N, Calugi S, et al. Continuous care in the treatment of obesity: an observational multicentre study. J Intern Med. 2005 Sep;258(3):265-73.
- Epstein LH, Roemmich JN, Raynor HA. Behavioral therapy in the treatment of pediatric obesity. Ped Clin North Am 2001;48:981-993.
- Golan M, Weizman A, Apter A, Fainaru M. Parents as the exclusive agents of change in the treatment of childhood obesity. Am J Clin Nutr 1998;67:1130-35.
- Epstein LH, Valoski A, Wing RR, McCurley J. Ten years follow-up of behavioral family-based treatment for obese children. JAMA 1990;264:2519-23.
- Braet C, Van Winckel M. Long-term follow-up of a cognitive behavioural treatment program for obese children. Behav Ther 2000;31:55-74.
- Epstein LH, Valoski AM, Karchian MA, McCurley J. Do children lose and maintain weight easier than adults: a comparison of child and parent weight changes from six months to ten years. Obes Res 1995;3:411-7 .
- Golan M, Weizman A, Fainaru M. Impact of treatment for childhood obesity on parental risk factors for cardiovascular disease. Prev Med 1999;29:519-26.
- W.H.O. working group. World Health Organization, Regional Office for Europe. Therapeutic Patient Education. Continuing education programs for healthcare providers in the field of prevention of chronic diseases. Geneva, 1998.
- Marcolongo R, Bonadiman L, Rossato E, Belleggia G, Tanas R, Badon S. Curare «con» il malato. L'educazione terapeutica come postura per il malato. Ed Istituto Change Torino 2006:5-12.
- Wadden TA, Didie E. What's in a Name? Patients' Preferred Terms for Describing Obesity. Obes Res 2003;11:1140-6.
- Tanas R, Greggio MS, Pedretti S. L'obesità in età adolescenziale: problemi aperti. La comunicazione della diagnosi e la motivazione alla cura. Rivista Italiana di Medicina dell'Adolescenza 2005;3:116.
- Tanas R, Mattiuzzo M, De Sanctis V: Nuove strategie terapeutiche per curare nuove epidemie. Il coinvolgimento familiare attivo nel trattamento dell'obesità. La Cura dei Palloncini. 9° Congresso Nazionale della Società Italiana di Medicina dell'Adolescenza. Relazioni Comunicazioni. Minerva Pediatr 2002;54:697-99.
- Aujoulat, I., D'Hoore, W., & Deccache, A.. Patient empowerment in theory and practice: polysemy or cacophony? A review. Patient Education and Counseling (in press, doi:10.1016/j.pec.2006.09.008).
- White MA, Martin PD, Newton RL, et al. Mediators of weight loss in a familybased intervention presented over the internet. Obes Res 2004;12:1050-1059.
- Burdette HL, Whitaker RC. Resurrecting free play in young children. looking beyond fitness and fatness to attention, affiliation, and affect. Arch Pediatr Adolesc Med. 2005;159:46-50.
- Epstein LH, Paluch RA, Gordy CC, Dorn J. Decreasing sedentary behaviours in treating pediatric obesity. Pediatr Adolesc Med 2000; 154:220-6
- Faith MS, Berman N, Heo M, et al. Effects of contingent television on physical activity and television viewing in obese children. Pediatrics 2001;107:1043-8.
- Kalakanis LE, Goldfield GS, Paluch RA, Epstein LH. Parental activity as a determinant of activity level and patterns of activity in obese children. Res Q Exerc Sport 2001;72:202-9.
- Fisher JO, Rolls BJ, Birch LL. Children's bite size and intake of an entrée are greater with large portions than with age-appropriate or self-selected portions. Am J Clin Nutr 2003;77:116470.
- Alderson P, Sutcliffe K, Curtis K. Children as partners with adults in their medical care. Arch. Dis. Child. 2006;91;300-303.
- Dalle Grave R, Calugi S, Magri F, et al. Weight loss expectations in obese patients seeking treatment at medical centers. Obes Res. 2004 Dec;12(12):2005-12.
- Kuczmarski RJ, Ogden CL, Grummer-Strawn LM, et al: CDC Growth Charts: United States. Hyattsville, MD: National Center for Health Statistics 2000.
- Kiess W, Galler A, Reich A, et al. Clinical aspects of obesity in childhood and adolescence. Obes Rev 2001;2:29-36.
- Cole TJ, Faith MS, Pietrobelli A, et al. What is the best measure of adiposity change in growing children: BMI, BMI %, BMI z-score or BMI percentile? Eur J Clin Nutr 2005 Mar;59(3):419-25.
- Goodman E, Hinden BR, Khandelwal S. Accuracy of teen and parental reports of obesity and body mass index. Pediatrics 2000;106:52-58.
- Weiss R, Dziura J, Burgert TS, et al. Obesity and metabolic syndrome in children and adolescents. N Engl J Med 2004;350:2362-74.
- Butryn ML, Wadden TA. Treatment of overweight in children and adolescent: does dieting increase the risk of eating Disorders? Int J Eat Disord 2005;37:285-93.
- Hesketh K, Wake M, Waters E. Body mass index and parent-reported self-esteem in elementary school children: evidence for a causal relationship. Int J Obes Relat Metab Disord 2004 Oct;28(10):1233-7.
- Decaluwe V, Braet C. Prevalence of binge-eating disorders in obese children and adolescents seeking weight-loss treatment. Int J Obes Relat Metab Disord 2003;27:404-9.
- Strauss RS, Pollack HA. Social marginalization of overweight children. Arch Pediatr Adolesc Med. 2003 Aug;157(8):746-52.
- Goodman E, Whitaker RC. A prospective study of the role of depression in the development and persistence of adolescent obesity. Pediatrics. 2002;110:497-504.
- Savoye M, Berry D, Dziura J, et al. Anthropometric and psychological changes in obese adolescents enrolled in a weight management program. J Am Diet Assoc 2005;105:364-70.
- O'Brien SH, Holubkov R, Reis EC. Identification, evaluation, and management of obesity in an Academic Primary Care Center. Pediatrics 2004;114:154-9.
- Jeffery AN, Voss LD, Metcalf BS, Alba S, Wilkin TJ. Parent's awareness of overweight in themselves and their children: cross sectional study within a cohort (EarlyBird 21). BMJ 2005 Jan 1;330(7481):23-4.
- Carnell S, Edwards C, Crocker H, Boniface D, Wardle J. Parental perceptions of overweight in 3-5 y olds. Int J Obes Relat Metab Disord 2005;29:351-2.
- Quattrin T, Liu E, Shaw N, Shine B, Chiang E. Obese children who are referred to the pediatric endocrinologist: characteristics and outcome. Pediatrics 2005;115:348-51.
- Kimm SYS, Obarzanek E. Childhood obesity: a new pandemic of the new millennium. Pediatrics 2002;110:1003-1007.
- Edmunds LD. Parents' perceptions of health professionals' responses when seeking help for their overweight children. Fam Pract. 2005 Jun;22(3):287-92.
- Denzer C, Reithofer E, Wabitsch M, Widhalm K. The outcome of childhood obesity management depends highly upon patients compliance. Eur J Pediatr 2004;163:99-104.
- Field AE, Austin SB, Taylor CB, et al. Relation between dieting and weight change among preadolescents and adolescents. Pediatrics 2003;112;900-06.
- Golley RK, Magarey AM, Baur LA, Steinbeck KS, Daniels LA. Twelve-month effectiveness of a parent-led, family-focused weight-management program for prepubertal children: a randomized, controlled trial. Pediatrics. 2007;119(3):517-25.
- Caprio S. Treating child obesity and associated medical conditions. Future Child. 2006 Spring;16(1):209-24.
