Una
disfagia per i cibi solidi in un ragazzo di 12 anni
Unità
Operativa di Gastroenterologia Pediatrica
Clinica
Pediatrica, IRCCS Burlo Garofolo, Trieste
Indirizzo
per corrispondenza: martelossi@burlo.trieste.it
A questo
punto è obbligatorio eseguire un esame endoscopico
(esofagogastroduodenoscopia, EGDS) che permette di rivalutare
le ipotesi precedenti (diverticoli, stenosi asimmetriche), di
confermare la presenza di esofagite e di fare una diagnosi
differenziale tra esofagite da reflusso e esofagite eosinofila.
L'esame “gold standard” per l'EE è l'esame istologico della biopsia esofagea, che mostra un quadro tipico di infiltrato eosinofilo (>20/30 eosinofili).
Nel caso di Alessio, l'EGDS mostra il seguente quadro: dallo iato superiore l'esofago si presenta con un lume ristretto concentricamente con anelli mucosi (dato peculiare della EE). A 20 cm restringimento maggiore non anulare, con erosione superficiale e presenza di placche biancastre adese (anche queste tipiche della EE); gli ultimi 5-7 cm dell'esofago presentano un lume di maggior calibro (anche se sempre ristretto), con placche biancastre diffuse; cardias beante, rigido, con lume ristretto; stomaco con minima quantità di muco, non lesioni mucose, cardias in retroversione. L'esame istologico ha confermato la presenza di diffuso infiltrato eosinofilo.
Considerando inoltre la forte associazione (oltre il 50%) con la rinocongiuntivite allergica, l'asma ed il broncospamo (che Alessio aveva già presentato) sono stati ripetuti i prick test, risultati positivi per l'acaro (dermatophagoides pteronyssus 7/30, farinae 7/25), per l'epitelio di cane (3/10) (lievissima positività anche per le graminacee). Negativi invece i prick test per i maggiori allergeni alimentari (grano, uovo, latte); negativi anche i RAST alimentari “allargati”. E' inoltre presente eosinofilia con aumento della quota di IgE totali (906)
L'esame “gold standard” per l'EE è l'esame istologico della biopsia esofagea, che mostra un quadro tipico di infiltrato eosinofilo (>20/30 eosinofili).
Nel caso di Alessio, l'EGDS mostra il seguente quadro: dallo iato superiore l'esofago si presenta con un lume ristretto concentricamente con anelli mucosi (dato peculiare della EE). A 20 cm restringimento maggiore non anulare, con erosione superficiale e presenza di placche biancastre adese (anche queste tipiche della EE); gli ultimi 5-7 cm dell'esofago presentano un lume di maggior calibro (anche se sempre ristretto), con placche biancastre diffuse; cardias beante, rigido, con lume ristretto; stomaco con minima quantità di muco, non lesioni mucose, cardias in retroversione. L'esame istologico ha confermato la presenza di diffuso infiltrato eosinofilo.
Considerando inoltre la forte associazione (oltre il 50%) con la rinocongiuntivite allergica, l'asma ed il broncospamo (che Alessio aveva già presentato) sono stati ripetuti i prick test, risultati positivi per l'acaro (dermatophagoides pteronyssus 7/30, farinae 7/25), per l'epitelio di cane (3/10) (lievissima positività anche per le graminacee). Negativi invece i prick test per i maggiori allergeni alimentari (grano, uovo, latte); negativi anche i RAST alimentari “allargati”. E' inoltre presente eosinofilia con aumento della quota di IgE totali (906)
DEFINIZIONE
DELLA ESOFAGITE EOSINOFILA
L'EE è
una malattia infiammatoria cronica dell'esofago caratterizzata
clinicamente da disfagia acuta e ricorrente per i solidi che
occasionalmente porta a “food impaction”, vomito e dolore
addominale; presenta inoltre alterazioni endoscopiche ed istologia
tipiche.
L'incidenza dell'EE è di 1/10.000, con una prevalenza di 4/10.000. Colpisce più i maschi e femmine con un rapporto di circa 4:1.
Dolore addominale, vomito (mucoide), “food adversion” e arresto di crescita sono i sintomi presenti nel gruppo di pazienti più giovani, mentre disfagia per i solidi e "food impact" sono quelli presenti nei pazienti con più di 7 anni. La malattia sembra presentare un primo picco d'incidenza nei primi anni di vita e un secondo picco tra i 10 e i 14 anni.
In oltre la metà dei pazienti (62% in AJG; Orestein 2000, 68% in JACI 2005) viene riferita un'allergia alimentare o precedenti episodi di asma, rinite allergica o dermatite. Altra associazione possibile è quella con la colite eosinofila.
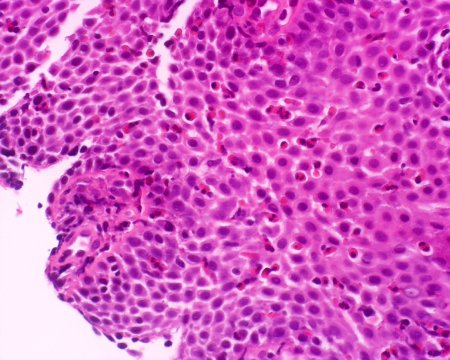
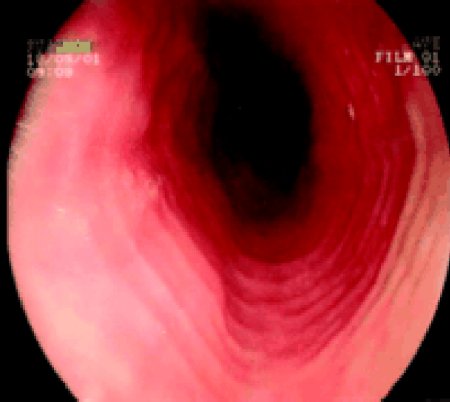
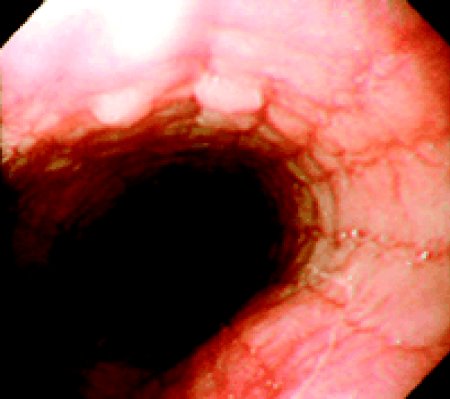
Tipici reperti endoscopici sono le lesioni all'esofago anche prossimale (nell'esofagite da reflusso le lesioni macroscopiche e/o istologiche sono esclusivamente del III° inferiore dell'esofago), i “white specks” (placche biancastre), la presenza di mucosa granulare ed iperemica, di restringimenti esofagei, gli anelli esofagei (Figura 2), l'ispessimento della parete esofagea; inoltre frequentemente si possono osservare dei solchi lineari, verticali (Figura 3). Tali lesioni possono ricordare il quadro tipico dell'esofagite da candida con cui l'EE entra in diagnosi differenziale.Istologia caratteristica dell'EE è la presenza di una densa infiltrazione eosinofila dell'esofago (≥ 20 eosinofili/HPF =high power field) in assenza di reflusso o infezioni parassitarie (Figura 4). L'infiltrato eosinofilo è ancora più ricco di cellule nella biopsia del terzo prossimale.
Talvolta il pasto baritato può risultare normale, senza evidenza di anomalie; se la malattia ha una lunga durata possono eventualmente essere rilevati dei restringimenti e spesso l'esofago può apparire come un “tubo rigido” (questo, secondo alcuni autori, giustificherebbe il sintomo disfagia).
Nei pazienti con EE che sono stati sottoposti a pH-metria, più che la presenza di picchi acidi, tipici del RGE, è stata registrata la presenta di una “alcalinizzazione” dell'esofago. Tale dato potrebbe essere spiegato dall'abbondante salivazione conseguente alla discinesia esofagea, oppure dalla possibilità che l'infiammazione esofagea stimoli le ghiandole della sottomucosa a produrre bicarbonato.
L'incidenza dell'EE è di 1/10.000, con una prevalenza di 4/10.000. Colpisce più i maschi e femmine con un rapporto di circa 4:1.
Dolore addominale, vomito (mucoide), “food adversion” e arresto di crescita sono i sintomi presenti nel gruppo di pazienti più giovani, mentre disfagia per i solidi e "food impact" sono quelli presenti nei pazienti con più di 7 anni. La malattia sembra presentare un primo picco d'incidenza nei primi anni di vita e un secondo picco tra i 10 e i 14 anni.
In oltre la metà dei pazienti (62% in AJG; Orestein 2000, 68% in JACI 2005) viene riferita un'allergia alimentare o precedenti episodi di asma, rinite allergica o dermatite. Altra associazione possibile è quella con la colite eosinofila.
Tipici reperti endoscopici sono le lesioni all'esofago anche prossimale (nell'esofagite da reflusso le lesioni macroscopiche e/o istologiche sono esclusivamente del III° inferiore dell'esofago), i “white specks” (placche biancastre), la presenza di mucosa granulare ed iperemica, di restringimenti esofagei, gli anelli esofagei (Figura 2), l'ispessimento della parete esofagea; inoltre frequentemente si possono osservare dei solchi lineari, verticali (Figura 3). Tali lesioni possono ricordare il quadro tipico dell'esofagite da candida con cui l'EE entra in diagnosi differenziale.Istologia caratteristica dell'EE è la presenza di una densa infiltrazione eosinofila dell'esofago (≥ 20 eosinofili/HPF =high power field) in assenza di reflusso o infezioni parassitarie (Figura 4). L'infiltrato eosinofilo è ancora più ricco di cellule nella biopsia del terzo prossimale.
Talvolta il pasto baritato può risultare normale, senza evidenza di anomalie; se la malattia ha una lunga durata possono eventualmente essere rilevati dei restringimenti e spesso l'esofago può apparire come un “tubo rigido” (questo, secondo alcuni autori, giustificherebbe il sintomo disfagia).
Nei pazienti con EE che sono stati sottoposti a pH-metria, più che la presenza di picchi acidi, tipici del RGE, è stata registrata la presenta di una “alcalinizzazione” dell'esofago. Tale dato potrebbe essere spiegato dall'abbondante salivazione conseguente alla discinesia esofagea, oppure dalla possibilità che l'infiammazione esofagea stimoli le ghiandole della sottomucosa a produrre bicarbonato.
LE
IPOTESI PATOGENETICHE
L'EE è
classificabile tra le enteropatie eosinofile a localizzazione
mucosale.
Dal punto di vista patogenetico, vista la relazione tra esofagite eosinofila e l'asma, le ipotesi formulate sono le seguentia :.000
1) entrambe le problematiche potrebbero essere correlate alla presenza di un RGE, tanto che la patologia respiratoria potrebbe instaurarsi a causa di ripetuti episodi di microaspirazione e l'esofagite da un danno diretto sulla mucosa esofagea
2) la seconda ipotesi afferma che sia i sintomi polmonari che esofagei sarebbero correlati alla costituzione atopica dei soggetti che soffrono di multiple allergie respiratorie (asma) e allergie alimentari (esofagite eosinofila)
Tuttavia non bisogna dimenticare che in circa il 40% dei casi l'atopia non è presente nei casi certi di EE (come può succedere anche per l'enteropatia eosinofila).
Dal punto di vista patogenetico, vista la relazione tra esofagite eosinofila e l'asma, le ipotesi formulate sono le seguentia :.000
1) entrambe le problematiche potrebbero essere correlate alla presenza di un RGE, tanto che la patologia respiratoria potrebbe instaurarsi a causa di ripetuti episodi di microaspirazione e l'esofagite da un danno diretto sulla mucosa esofagea
2) la seconda ipotesi afferma che sia i sintomi polmonari che esofagei sarebbero correlati alla costituzione atopica dei soggetti che soffrono di multiple allergie respiratorie (asma) e allergie alimentari (esofagite eosinofila)
Tuttavia non bisogna dimenticare che in circa il 40% dei casi l'atopia non è presente nei casi certi di EE (come può succedere anche per l'enteropatia eosinofila).
QUANDO
PENSARE ALLA DIAGNOSI DI ESOFAGITE EOSINOFILA?
La
diagnosi di EE è da considerare quando sintomi suggestivi diRGE, particolarmente il dolore epigastrico e toracico, il
vomito mucoide, non rispondono alla terapia con antiacidi oppure
se il paziente ha un'età di oltre 8 anni ed il sintomo
guida è la disfagia. Il sospetto è maggiore nei
pazienti maschi, particolarmente in quelli con una storia
personale o familiare di allergia. In questi casi è
importante eseguire la biopsia sia della parte distale che prossimale
dell'esofago (oltre che dell'antro e del duodeno). Una volta fatta la
diagnosi di EE è utile testare il paziente per allergie
specifiche in modo da potere eseguire una dieta di eliminazione
adeguata.
Per quanto riguarda la diagnosi differenziale con il reflusso gastroesofageo, i possibili elementi di discriminazione tra una condizione e l'altra sono descritti in Tabella 1.
Per quanto riguarda la diagnosi differenziale con il reflusso gastroesofageo, i possibili elementi di discriminazione tra una condizione e l'altra sono descritti in Tabella 1.
Tabella
1: Diagnosi differenziale tra reflusso esofageo ed esofagite
eosinofila
REFLUSSO
GASTRO ESOFAGEO | ESOFAGITE EOSINOFILA | |
Eta' | ||
Adulti | +++ | + |
Bambini | ++ | +++ |
Pirosi | +++ | -/+ |
Disfagia | + | +++ |
Asma | + | +++ |
Ipereosinofilia | - | +++ |
Reflusso
acido patologico | +++ | - |
Manometria
esofagea | ++ | -/+ |
Coinvolgimento
dell'esofago | distale | cervicale/totale |
Infiltrazione
di eosinofili | intra-epiteliale | a
tutto spessore |
n.
eosinofili/HPF | <20 | ³20 |
Risposta
antiacidi | ++/+++ | - |
Risposta
ai corticosteroidi | - | +++ |
Risposta
alla dieta d'eliminaz. | + | +++ |
LA
GESTIONE TERAPEUTICA
I cardini
della terapia sono gli steroidi (per via generale o “locale”)
e la dieta di eliminazione nei casi in cui esistono segni/sintomi di
atopia.
Gli steroidi andranno utilizzati preferibilmente per via locale (spray eseguiti senza coordinazione respiratoria in modo da favorire l'ingestione), a meno che non ci siano segni di importante stenosi o segni (istologici) di localizzazione anche a livello gastrico o duodenale (nei quali l'esofagite eosinofila è una componente di una enteropatia eosinofila diffusa).
La dieta di eliminazione andrà eseguita nei casi in cui vi sia una positività al prick o al Rast per specifici allergeni. Si discute molto sulla opportunità di eseguire una dieta di esclusione per gli allergeni alimentari maggiori (latte e uovo) anche nei casi con test negativi ma che presentano segni di atopia (familiarità, eosinofilia periferica, elevazione delle IgE).
Ovviamente il trattamento adeguato delle allergie respiratorie, dove possibile (con misure di profilassi ambientale per l'acaro e/o specifica terapia profilattica farmacologica), è ragionevole per il rischio di peggioramento o persistenza della sintomatologia esofagea.
Gli steroidi andranno utilizzati preferibilmente per via locale (spray eseguiti senza coordinazione respiratoria in modo da favorire l'ingestione), a meno che non ci siano segni di importante stenosi o segni (istologici) di localizzazione anche a livello gastrico o duodenale (nei quali l'esofagite eosinofila è una componente di una enteropatia eosinofila diffusa).
La dieta di eliminazione andrà eseguita nei casi in cui vi sia una positività al prick o al Rast per specifici allergeni. Si discute molto sulla opportunità di eseguire una dieta di esclusione per gli allergeni alimentari maggiori (latte e uovo) anche nei casi con test negativi ma che presentano segni di atopia (familiarità, eosinofilia periferica, elevazione delle IgE).
Ovviamente il trattamento adeguato delle allergie respiratorie, dove possibile (con misure di profilassi ambientale per l'acaro e/o specifica terapia profilattica farmacologica), è ragionevole per il rischio di peggioramento o persistenza della sintomatologia esofagea.
Uno
schema terapeutico può essere il seguente:
- Prednisone: 1 mg/kg per 15 gg, con scalo a 0,5 mg/kg/die per 15 giorni e successivo scalo di 5 mg per settimana
- Fluticasone 125 spray: 1 puff (ingerito!) 2 volte al giorno per 15 giorni, poi 1 puff die per altri 15 giorni e sospensione (si potrà anche fare uno spray a giorni alterni, non esistono protocolli precisi).
La
risposta alla terapia steroidea è di regola buona.
Il problema ancora aperto è quello della terapia di mantenimento: nei casi in cui è stata anche iniziata la dieta di eliminazione andrà valutata la risposta con ripetizione di esami endoscopico/istologico. La dieta di eliminazione andrà considerata anche nei casi in cui non ci sono segni di atopia nei quali la malattia ha una ricaduta alla sospensione dello steroide.
Come farmaco del mantenimento esistono delle segnalazioni promettenti sull'uso dell'antileucotrienico, in analogia alle enteropatie eosinofila: Montelukast: 10mg una volta al giorno.
Il problema ancora aperto è quello della terapia di mantenimento: nei casi in cui è stata anche iniziata la dieta di eliminazione andrà valutata la risposta con ripetizione di esami endoscopico/istologico. La dieta di eliminazione andrà considerata anche nei casi in cui non ci sono segni di atopia nei quali la malattia ha una ricaduta alla sospensione dello steroide.
Come farmaco del mantenimento esistono delle segnalazioni promettenti sull'uso dell'antileucotrienico, in analogia alle enteropatie eosinofila: Montelukast: 10mg una volta al giorno.
Bibliografia
di riferimento
1.
Sant'Anna AM, Rolland S, Fournet JC, Yazbeck S, Drouin E.
Eosinophilic Esophagitis in Children: Symptoms, Histology and pH
Probe Results. J Pediatr Gastroenterol Nutr. 2004;39(4):373-377.
2. Noel RJ, Putnam PE, Rothenberg ME. Eosinophilic esophagitis. N Engl J Med. 2004; 26;351(9):940-1
3. Munitiz V, Martinez de Haro LF, Ortiz A, Pons JA, Bermejo J, Serrano A, Molina J, Parrilla P. Primary eosinophilic esophagitis. Dis Esophagus 2003;16(2):165-8.
4. Arora AS, Yamazaki K. Eosinophilic esophagitis: asthma of the oesophagus? Clin Gastroenterol Hepatol. 2004;2(7):523-30.
5. Liacouras CA, Ruchelli E. Eosinophilic esophagitis. Curr Opinion Pediatr. 2004; 16:560-6
6. Straumann A, Spichtin HP, Grize L, Bucher KA, Beglinger C, Simon HU. Natural history of primary eosinophilic esophagitis: a follow-up of 30 adult patients for up to 11.5 years. Gastroenterology. 2003;125(6):1660-9.
7. Cheung KM, Oliver MR, Cameron DJ, Catto-Smith AG, Chow CW. Esophageal eosinophilia in children with dysphagia. J Pediatr Gastroenterol Nutr 2003;37(4):498-503.
8. Orenstein SR, Shalaby TM, Di Lorenzo C, Putnam PE, Sigurdsson L, Mousa H, Kocoshis SA. The spectrum of pediatric eosinophilic esophagitis beyond infancy: a clinical series of 30 children. Am J Gastroenterol. 2000;95(6):1422-30.
9. Simon D, Marti H, Heer P, Simon HU, Braathen LR, Straumann RB. Eosinophilic esophagitis is frequently associated with IgE-mediated allergic diseases. J Allergy Clin Immunol 200;115(5):1090-2
10. Sperger JM, Beausoleil JL, Mascarenhas M, Liacouras CA. The use of skin prick tests and patch tests to identify the causative foods in eosinophilic esophagitis. J Allergy Clin Immunol 2002; 109:363-8.
11. Kukuruzovic RH, Elliott EE, O'Loughlin EV, Markowitz JE. Non-surgical interventions for eosinophilic oesophagitis. Cochrane Database Syst Rev. 2004;(3):CD004065.
12. Noel RJ, Putnam PE, Collins MH, Assa'ad AH, Guajardo JR, Jameson SC, Rothenberg ME. Clinical and immunopathologic effects of swallowed fluticasone for eosinophilic esophagitis. Clin Gastroenterol Hepatol 2004;2(7):568-75.
13. Friesen CA, Kearns GL, Andre L, Neustrom M, Roberts CC, Abdel-Rahman SM. Clinical efficacy and pharmacokinetics of montelukast in dyspeptic children with duodenal eosinophilia J Pediatr Gastroenterol Nutr. 2004;38(3):343-51.
2. Noel RJ, Putnam PE, Rothenberg ME. Eosinophilic esophagitis. N Engl J Med. 2004; 26;351(9):940-1
3. Munitiz V, Martinez de Haro LF, Ortiz A, Pons JA, Bermejo J, Serrano A, Molina J, Parrilla P. Primary eosinophilic esophagitis. Dis Esophagus 2003;16(2):165-8.
4. Arora AS, Yamazaki K. Eosinophilic esophagitis: asthma of the oesophagus? Clin Gastroenterol Hepatol. 2004;2(7):523-30.
5. Liacouras CA, Ruchelli E. Eosinophilic esophagitis. Curr Opinion Pediatr. 2004; 16:560-6
6. Straumann A, Spichtin HP, Grize L, Bucher KA, Beglinger C, Simon HU. Natural history of primary eosinophilic esophagitis: a follow-up of 30 adult patients for up to 11.5 years. Gastroenterology. 2003;125(6):1660-9.
7. Cheung KM, Oliver MR, Cameron DJ, Catto-Smith AG, Chow CW. Esophageal eosinophilia in children with dysphagia. J Pediatr Gastroenterol Nutr 2003;37(4):498-503.
8. Orenstein SR, Shalaby TM, Di Lorenzo C, Putnam PE, Sigurdsson L, Mousa H, Kocoshis SA. The spectrum of pediatric eosinophilic esophagitis beyond infancy: a clinical series of 30 children. Am J Gastroenterol. 2000;95(6):1422-30.
9. Simon D, Marti H, Heer P, Simon HU, Braathen LR, Straumann RB. Eosinophilic esophagitis is frequently associated with IgE-mediated allergic diseases. J Allergy Clin Immunol 200;115(5):1090-2
10. Sperger JM, Beausoleil JL, Mascarenhas M, Liacouras CA. The use of skin prick tests and patch tests to identify the causative foods in eosinophilic esophagitis. J Allergy Clin Immunol 2002; 109:363-8.
11. Kukuruzovic RH, Elliott EE, O'Loughlin EV, Markowitz JE. Non-surgical interventions for eosinophilic oesophagitis. Cochrane Database Syst Rev. 2004;(3):CD004065.
12. Noel RJ, Putnam PE, Collins MH, Assa'ad AH, Guajardo JR, Jameson SC, Rothenberg ME. Clinical and immunopathologic effects of swallowed fluticasone for eosinophilic esophagitis. Clin Gastroenterol Hepatol 2004;2(7):568-75.
13. Friesen CA, Kearns GL, Andre L, Neustrom M, Roberts CC, Abdel-Rahman SM. Clinical efficacy and pharmacokinetics of montelukast in dyspeptic children with duodenal eosinophilia J Pediatr Gastroenterol Nutr. 2004;38(3):343-51.